- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Ганеева Е.А.
1
Надымова Д.А.,
1
1 ФГБОУ ВО «Пермский государственный медицинский университет им. акад. Е.А. Вагнера» Минздрава России
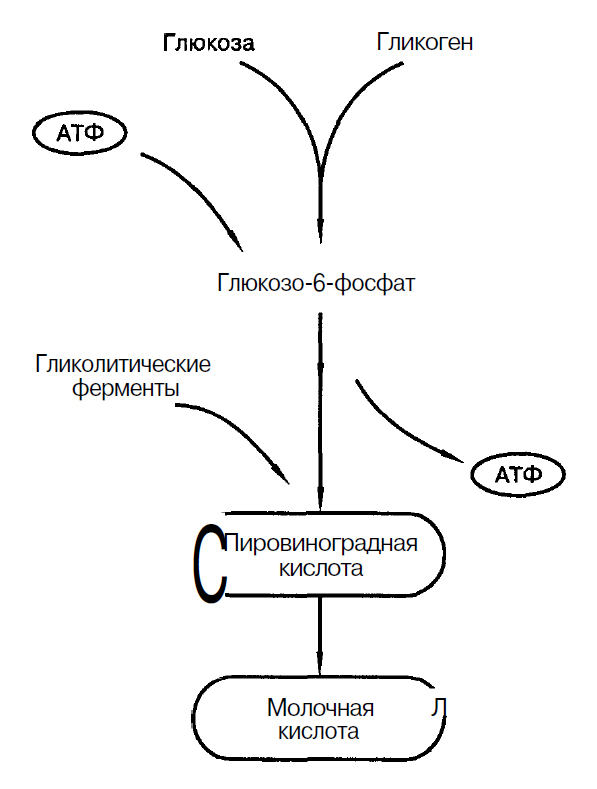
Мышечная ткань при активной работе извлекает из крови значительное количество глюкозы. В мышцах из глюкозы синтезируется гликоген. Распад гликогена (гликолиз) является одним из источников энергии для мышечного сокращения. Из продуктов гликолиза ‒ молочной и пировиноградной кислот, в фазе покоя в мышцах, вновь синтезируется гликоген. Суммарное содержание гликогена в мышцах составляет 1 ‒ 2% от общей массы мышц. При усиленной мышечной работе происходит повышение распада гликогена при одновременном увеличении потребления мышцами глюкозы, повышается восприимчивость к инсулину. Изменение концентрации глюкозы в крови во время работы характеризуется фазностью. Максимально полезна двигательная активность с повторяющимися ритмичными движениями. Высокую степень важности приобретает систематичность проведения подобных занятий. Физические нагрузки в форме танцев способствуют укреплению стрессовой, эмоциональной устойчивости могут существенно уменьшить шансы возникновения сердечных заболеваний, нормализовать сон.
глюкоза
гликоген
гликемия
физическая нагрузка.
1. Дедов И.И., Шестакова М.В. Сахарный диабет. Руководство для врачей. ‒ М.; 2003. ‒ С.455.
2. Патологическая физиология. Учебник // Под ред. Зайко Н.Н., Быця Ю.В. ‒ 3- изд. ‒ М.:МЕДпресс-информ, 2002. ‒ С. 436 ‒ 452.
3. Патофизиология // Под ред.Новицкого В.В., Гольдберга Е.Д. ‒ Томск: Изд-во Том.ун-та, 2006. ‒ С.452-465.
4. Патофизиология углеводного обмена. Сахарный диабет. Методическая разработка для самостоятельной работы студентов лечебного и педиатрического факультетов // Под ред. Порядина Г.В., Салмаси. Ж.М. Москва. ‒ 2013. ‒ 39 с.
5. Хочачка П., Сомеро Дж. Биохимическая адаптация Пер. с англ. ‒ М.: Мир, 1988. ‒ 568 с.: ил.
6. Экспериментальные модели в патологии: учебник / Черешнев В.А., Шилов Ю.И., Черешнева М.В., Самоделкин Е.И., Гаврилова Т.В., Гусев Е.Ю., Гуляева И.Л. ‒ Пермь: Перм. гос. ун-т., 2011. ‒ 267 с.
7. Эндокринология и метаболизм // Под ред. Фелига Ф., Бакстера Дж., Бродуса А. Е., Фромена Л. А. ‒ Москва »Медицина», 1985, ‒ Т. 1. ‒ 230 с.
Болезни обмена традиционно занимают лидирующие позиции у человека. Довольно часто нарушение происходит в обмене углеводов, которые осуществляют 60% суммарного энергообмена и используются организмом либо как прямой источник тепла, либо как энергетический резерв. Большинство субстрата окисляется, 1/4 трансформируется в жир, а из 2-5% образуется гликоген в печени и мышцах. При снижении поступления углеводов с пищей или истощении запасов гликогена организм переключается на жировой и белковый обмен. Незначительная гипогликемия сопровождается общей слабостью и быстрой утомляемостью, более выраженная приводит к появлению судорог, бреда, сопровождается вегетативными реакциями. Крайним проявлением является — гипогликемическая кома с развитием отека головного мозга и неврологическими нарушениями. При гипергликемических состояниях так же может возникнуть прекоматозное состояние или кома [1].
Согласно ВОЗ, среди нарушений углеводного обмена принято выделять: нарушение толерантности к глюкозе (НТГ), нарушение гликемии натощак (НГН) и сахарный диабет. Первые два нарушения входят в понятие преддиабета или ранних нарушений обмена углеводов. Несомненно, что наиболее тяжелым проявлением является сахарный диабет — эпидемия XXI века. Согласно данным популяционных исследований в 2000 году число больных СД во всем мире составляло 151 млн. человек (6-8% взрослого населения), в 2010 году — 221 млн., а по прогнозам к 2025 году их будет 300 млн. В 90% случаев это сахарный диабет 2 типа (СД2Т). В мире 314 млн. человек имеют «преддиабет», через 20 лет их число увеличится в 1,5 раза и составит около 500 млн. [2,4]. По мнению многих исследователей физические нагрузки необходимы больным диабетом. При СД 1 типа они укрепляют сердечно-сосудистую систему, улучшают качество жизни, способствуют социализации. Занятия спортом больных диабетом 2 типа снижают инсулинорезистентность, гиперхолестеринемию [7,5].
Утилизация углеводов при легкой или умеренной работе выполняемой длительно происходит в несколько этапов. Вначале одним из источников энергии для сокращения является гликоген, содержание его в мышцах составляет 1 — 2% от общей массы ткани. В первые 5–10 мин работы интенсивность гликогенолиза максимальна. Усиление кровотока в течение 10– 40 мин сопровождается повышением утилизации глюкозы в 7–40 раз пропорционально интенсивности выполняемой работы. Поглощение глюкозы достигает максимума на 90–180-й минуте, а затем снижается. Захват глюкозы разными органами из притекающей крови неодинаков: мозг задерживает 12% глюкозы, кишечник — 9%, мышцы — 7%, почки — 5%. Таким образом, при мышечной работе происходит повышение распада гликогена при одновременном увеличении потребления мышцами глюкозы.
При истощении запасов гликогена энергообеспечение тканей переключается на жировой и белковый обмены. Окисление жира требует много кислорода, его дефицит приводит к интоксикации за счет накопления кетоновх тел. Образование же энергии за счет белков ведет к потере пластического материала. Американские ученые П. Хочачка и Дж. Сомеро полагают, что при дефиците глюкозы в первую очередь в организме расходуются именно белки скелетных мышц [5].
Изменение концентрации глюкозы в крови во время работы тоже характеризуется фазностью. В начале обычно уровень глюкозы в крови возрастает. Но это, как правило, незначительная гипергликемия. При дальнейшей физической нагрузке — более 1,5 часа — часто наблюдается снижение концентрации глюкозы в крови, что обусловлено истощением запасов гликогена и в печени, и в мышцах. Длительная работа — более 2 часов без отдыха — приводит к выраженной гипогликемии и метаболическим сдвигам. Гипогликемия нарушает работу головного мозга, сердца и других органов и может повлечь за собой резкие нарушения деятельности всего организма [3].
Максимально полезна двигательная активность с повторяющимися ритмичными движениями, когда мышцы рук, ног, получают идентичные нагрузки (ходьба, бег, фитнес, танцы). Высокую степень важности приобретает систематичность проведения подобных занятий. Перерыв всего на несколько дней, способен в значительной степени сократить положительное влияние физических упражнений на организм. Кроме того, что оптимизируется метаболизм глюкозы, организм способен стать более восприимчив к инсулину [6]. Полезны разные тренировки, но физические нагрузки в форме танцев повышают эмоциональную и стрессовую устойчивость.
Цель работы — оценить уровень гликемии у девушек во время занятий танцами.
Задачи:
1. Изучить литературу по углеводному обмену при физической нагрузке.
2. Провести анкетирование и оценить уровень гликемии до и после танцевальной нагрузки.
Материалы и методы
В исследовании участвовали 24 девушки в возрасте от 17 до 19 лет. В группе проведено анкетирование, где учитывались следующие данные: длительность, регулярность, интенсивность занятий танцами, особенности питания (режим и рацион), образ жизни. Анализировались антропометрические данные, семейный анамнез, заболевания и наследственность, уровень АД. Перед исследованием все участницы подписали согласие на медицинское вмешательство и обработку персональных данных. В качестве физической нагрузки выбраны занятия танцами. Предусмотрено сочетание нагрузок разной силы и формы. Танцы имитирует движения обыденной жизни, превосходя их по интенсивности. Также танцы относится к виду спорта, который чаще предпочитают девушки (сочетание динамичных упражнений на выносливость и растяжку).
Измерение уровня глюкозы проводили с помощью глюкометра AccuCheck Performa Nano. Гликемию оценивали за 15-20 мин до занятия танцами. Длительность тренировки составляла два часа. После этого вновь измерили уровень глюкозы в крови. Все данные были занесены в таблицу.
Результаты исследования и их обсуждение
Все девушки занимаются танцами регулярно, нагрузки осуществляются 3 раза в неделю через день в вечернее время. Большая часть испытуемых тренируются длительно — более 2 лет танцами занимаются 85%. 16 девушек употребляли пищу более чем за 2 часа перед тренировкой, 8 человек — менее чем за 2 часа перед тренировкой. Большая часть испытуемых (67%) хорошо переносит тренировки. Остальные 33% часто ощущают слабость, головокружение, некоторые отмечают тремор. Предрасположенность к сахарному диабету имеют 2 человека.
После двух часовой физической нагрузки ожидаемое понижение уровня глюкозы наблюдалось у 16 человек (66,6%). Кроме того, уровень глюкозы не изменился у 3 девочек (12,5%) и повысился у 5 человек (20,8%). Уровень глюкозы снизился более чем на 2,0 ммоль/л у 1 человека, на 1,0-2,0 ммоль/л у 2 девушек, на 0,5-1,0 ммоль/л у 7 и менее 0,5 ммоль/л у 6 человек соответственно. Уровень глюкозы повысился более чем на 1,0 ммоль/л у 2 испытуемых, на 0,5-1 ммоль/л у 1 человека, менее, чем на 0,5 ммоль/л у 1 участника исследования. У 5 человек (24%) наблюдается повышение уровня глюкозы после тренировки, хотя отсутствует корреляция с последним приемом пищи и переносимостью физической нагрузки. У данных испытуемых необходимо продолжать исследование динамики уровня глюкозы в крови в течение некоторого времени в зависимости от разных факторов. Также мы рекомендовали этим испытуемым пройти ОГТГ, особенно лицам, входящим в группу риска по наследственным факторам.
Выводы
Большинство результатов подтвердило целесообразность использования умеренных дозированных физических нагрузок вместе с традиционной терапией у лиц с преддиабетом для достижения оптимальной гликемии. Однако, принимая во внимание 5 случаев с гипергликемией после тренировок, необходимо заметить, что физическая нагрузка не является абсолютным фактором снижения уровня глюкозы в крови.
Физическая нагрузка может стать причиной понижения уровня глюкозы в крови, но перед тем, как рекомендовать пациентам с нарушением углеводного обмена любого типа физическую нагрузку, мы предлагаем проводить индивидуальный тест на реакцию на физическую нагрузку под контролем врача. Таким образом, мы рекомендуем умеренную регулярную физическую нагрузку в качестве мероприятий профилактики сахарного диабета, назначаемую только после проведения двойной пробы. Первая проба заключается в мониторинге уровня глюкозы к крови до и после физической нагрузки при условии голодания за 2-3 часа до тренировок, вторая проба проводится также, но с условием, что пациент поел за 30 мин до физической нагрузки. В качестве физической нагрузки могут использоваться танцевальные тренировки.
Библиографическая ссылка
Ганеева Е.А., Надымова Д.А., ГЛИКЕМИЯ ПРИ ФИЗИЧЕСКОЙ НАГРУЗКЕ // Международный студенческий научный вестник. – 2018. – № 4-2.
;
URL: https://eduherald.ru/ru/article/view?id=18497 (дата обращения: 22.03.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Гипергликемия – это увеличение концентрации глюкозы в плазме крови более 6,1 ммоль/л. Причинами данного состояния могут быть стресс, высокоуглеводная диета, прием лекарств, а также болезни эндокринной системы и внутренних органов. Основные клинические проявления включают сухость во рту, обильное мочеиспускание, мышечную слабость. Уровень гликемии исследуется по венозной или капиллярной крови до приема пищи и медикаментов. Для нормализации уровня сахара в крови используются диета, лекарственные препараты (инсулин, сахароснижающие средства), лечение основного заболевания.
Классификация
По степени тяжести гипергликемию разделяют на:
- Легкую – до 8,2 ммоль/л.
- Умеренную – от 8,3 до 11 ммоль/л.
- Тяжелую – свыше 11 ммоль/л.
Данное числовое разделение считается весьма условным, так как большее значение имеет не уровень гликемии, а скорость не нарастания. По характеру выделяют физиологическую (стресс, прием углеводной пищи) и патологическую гипергликемию. По происхождению гипергликемии бывают:
- Гормонально-обусловленные. Повышение сахара вызвано различными эндокринными патологиями (диабет, гиперкортицизм и т.д.).
- Центрального генеза. Увеличение уровня глюкозы происходит при заболеваниях центральной нервной системы и травмах головного мозга.
- Алиментарно-обусловленные. Гипергликемия развивается вследствие редких наследственных конституциональных и метаболических нарушений.
Причины гипергликемии
Физиологические состояния
Кратковременное повышение в крови сахара может наблюдаться во время беременности, при приеме углеводсодержащей пищи накануне сдачи биохимического анализа. При стрессе гипергликемия возникает по причине активации симпато-адреналовой и гипоталамо-гипофизарно-надпочечниковой систем и выработки контринсулярных гормонов. При данных состояниях гипергликемия является транзиторной (обратимой) и не требует никакого вмешательства.
Сахарный диабет
Сахарный диабет (СД) ‒ ведущая причина повышенного содержания в крови глюкозы. Патогенетические механизмы развития гипергликемии несколько отличаются при разных типах диабета. Для СД 1 типа характерно снижение выработки инсулина бета-клетками островков Лангерганса поджелудочной железы (абсолютная инсулиновая недостаточность), что приводит к нарушению утилизации глюкозы как энергетического субстрата периферическими тканями (жировой, мышечной) и, соответственно, ее задержке в крови.
При СД 2 типа, напротив, вследствие длительно протекающей гиперинсулинемии, возникает инсулинорезистентность (повышение порога чувствительности к инсулину) в связи с уменьшением количества рецепторов к инсулину на поверхностях клеток мышечной и жировой тканей (относительная инсулиновая недостаточность). Гестационный сахарный диабет (ГСД) обусловлен снижением клиренса инсулина, а также действием фетоплацентарных гормонов (плацентарного лактогена, прогестерона).
- Диабет 1 типа. Типичен скачкообразный характер гипергликемии. Резкое увеличение в крови уровня сахара может возникнуть и в момент клинической манифестации заболевания, и, что чаще всего, при несоблюдении дозировок либо пропусках инъекций инсулина. Для поддержания глюкозы в пределах нормальных значений необходима пожизненная инсулинотерапия.
- Диабет 2 типа. Отличается медленным и неуклонным нарастанием концентрации глюкозы, из-за чего она может достигать очень высоких значений (30-40 ммоль/л). Уровень гликемии снижается под влиянием диеты и приема сахароснижающих средств. Нормализация массы тела и бариатрическая хирургия способны уменьшить либо полностью избавить от потребности в лечении.
- ГСД. При гестационном диабете сахар крови постепенно повышается во II-III триместрах беременности. Специфическое лечение проводится до наступления родов либо оперативного родоразрешения. В послеродовом периоде часто наблюдается спонтанная ремиссия, однако возможно сохранение гипергликемии с переходом в сахарный диабет 2 типа.
Гипергликемия
Другие эндокринные расстройства
Помимо сахарного диабета к гипергликемии могут приводить и другие заболевания эндокринной системы. Главным образом это касается эндокринопатий, сопровождающихся усиленной выработкой контринсулярных гормонов, т.е. гормонов повышающих концентрацию глюкозы путем влияния на различные этапы углеводного метаболизма:
- Тиреотоксикоз. При диффузном токсическом зобе или токсической аденоме гормоны щитовидной железы активируют гликогенолиз, глюконеогенез, стимулируют всасывание глюкозы в кишечнике. Гипергликемия умеренная, разрешается после нормализации уровня тиреоидных гормонов.
- Гиперкортицизм. Глюкокортикостероиды (кортизол) усиливают глюконеогенез и подавляют расщепление глюкозы. При болезни/синдроме Иценко-Кушинга нередко развивается так называемый «стероидный диабет».
- Феохромоцитома. Катехоламины (адреналин, норадреналин) стимулируют распад в печени гликогена. Гипергликемия протекает пароксизмально, уровень глюкозы резко увеличивается в момент симпато-адреналового криза. В межприступный период гликемия остается в пределах нормы.
- Акромегалия. Гормон роста, продуцируемый опухолью гипофиза соматотропиномой, помимо прямого гипергликемического эффекта, подавляет утилизацию глюкозы периферическими тканями, т.е. формирует инсулинорезистентность. Поэтому гипергликемия при акромегалии носит особый характер. В отличие от других эндокринопатий, при которых чаще имеет место нарушение толерантности к глюкозе, акромегалия довольно часто приводит к развитию 2 типа СД.
- Глюкагонома. Глюкагон как основной антагонист инсулина, стимулирует образование глюкозы из аминокислот в печени. Гипергликемия носит легкое течение. В большинстве случаев изменений в диете достаточно для нормализации сахара крови.
Другие причины
- Судорожные состояния.
- Органические поражения ЦНС: энцефалиты, опухоли головного мозга, кровоизлияния в IV желудочек.
- Печеночная недостаточность.
- Тяжелые заболевания поджелудочной железы: панкреонекроз, муковисцидоз.
- Прием лекарственных препаратов: тиазидных диуретиков, глюкокортикостероидов, блокаторов бета-адренорецепторов.
- Тяжелые соматические расстройства: сепсис, обширные ожоги.
- Аутоиммунные полигландулярыне синдромы: синдром Шмидта.
- Редкие наследственные синдромы: липодистрофия Сайпа-Лоренса, синдром Прадера-Вилли, синдром Видеманна-Беквита.
- ВИЧ-инфекция.
Диагностика
Первично гипергликемия выявляется при профилактическом или целенаправленном лабораторном исследовании крови на сахар. Однако пациенты, имеющие портативный глюкометр, могут самостоятельно обнаружить у себя регулярное повышение глюкозы утром натощак. В этом случае следует незамедлительно посетить врача-терапевта или эндокринолога. В дальнейшем для уточнения характера патологического процесса может быть проведено:
- Исследование углеводного обмена. Пациенту с гипергликемией выполняется исследование мочи на сахар, пероральный глюкозо-толерантный тест, суточный мониторинг гликемического профиля. Совместно с анализами на глюкозу часто дополнительно назначается определение уровня гликированного гемоглобина, инсулина крови, индекса HOMA (инсулинорезистентности).
- Гормональные исследования. При подозрении на патологию эндокринной системы проводится анализ крови на тиреоидные гормоны (ТТГ, свободный Т4, Т3), инсулиноподобный фактор роста-1, измерение уровня метанефринов в суточной моче. Если у пациента имеются клинические признаки гиперкортицизма, измеряют концентрацию кортизола в слюне, а также в плазме после выполнения малой и большой дексаметазоновых проб.
- УЗИ. В случае гипергликемии панкреатогенного происхождения на УЗИ органов брюшной полости обнаруживается снижение эхогенной плотности поджелудочной железы, ее отечность, нечеткость контуров, наличие кист и пр. При гипертиреозе УЗИ щитовидной железы показывает снижение эхогенности паренхимы, наличие узловых образований.
- КТ. При лабораторном подтверждении гиперпродукции гормонов коры надпочечников проводится КТ надпочечников на предмет поиска опухолевого образования – кортикостеромы.
- МРТ. При акромегалии и болезни Иценко-Кушинга на МРТ головного мозга отмечается доброкачественная опухоль гипофиза – аденома.
Так как длительная гипергликемия сама по себе оказывает неблагоприятное воздействие на весь организм человека, в случае ее выявления, особенно после многократного измерения сахара крови, назначается обследование для оценки состояния органов-мишеней, которое включает:
- исследование общего холестерина и липидного профиля;
- измерение артериального давления;
- снятие электрокардиограммы;
- определение в сыворотке крови уровня креатинина, мочевины, в моче – общего белка, альбумин-креатининового соотношения, при необходимости производится расчет скорости клубочковой фильтрации;
- осмотр глазного дна.
Инсулинотерапия — ведущий метод лечения сахарного диабета
Коррекция
Консервативная терапия
После получения анализов с превышением референсных значений глюкозы нужно обратиться к врачу. Кратковременное увеличение гликемии вследствие физиологических факторов не требует лечения. При лекарственно-индуцированной гипергликемии необходима отмена причинного препарата, а также консультация специалиста, назначившего данное ЛС, для осуществления его замены.
В ряде случаев для нормализации гликемии достаточно грамотной терапии основного заболевания (назначение тиреостатических средств, ингибиторов стероидогенеза, аналогов соматостатина). Для лечения пациентов с патологической гипергликемией, особенно вызванной сахарным диабетом, применяются следующие мероприятия:
- Диета. Соблюдение низкоуглеводной диеты – одно из главных условий успешной коррекции гипергликемии. В первую очередь ограничиваются легкоусваиваемые углеводы – шоколад, пирожные, торты. Предпочтение отдается цельнозерновым продуктам (гречневая, овсяная крупа).
- Физические нагрузки. Благодаря регулярному выполнению различных физических упражнений происходит повышенная утилизация глюкозы мышцами, что позволяет добиться снижения гликемии.
- Инсулинотерапия. Инъекции инсулина показаны всем пациентам с сахарным диабетом 1 типа и беременным женщинам, страдающим гестационным диабетом. Также инсулин назначается при декомпенсации 2 типа диабета. Эффективностью терапии является достижение целевых показателей гликированного гемоглобина (HbA1c).
- Сахароснижающие средства. При II типе диабета, а также гипергликемии, вызванной другими эндокринопатиями, препаратами выбора считаются сахароснижающие ЛС – бигуаниды (метформин), производные сульфонилмочевины (глибенкламид), ингибиторы ДПП-4 (вилдаглиптин).
Хирургическое лечение
В некоторых случаях, когда гипергликемия не поддается коррекции консервативными методами (например, у пациентов с морбидным ожирением и диабетом II типа), прибегают к бариатрической хирургии – желудочному шунтированию, резекции, бандажированию желудка. Для успешного лечения многих эндокринопатий, требуется хирургическая операция – тиреоидэктомия при тиреотоксикозе, трансназальная аденомэктомия при акромегалии, двусторонняя адреналэктомия при синдроме Кушинга.
Прогноз
Патологическая гипергликемия является крайне неблагоприятным прогностическим фактором. Высокий уровень глюкозы может вызвать острые жизнеугрожающие состояния – гиперосмолярную гипергликемическую и лактатацидотическую кому. Гипергликемия угнетает фагоцитарную активность лейкоцитов, вследствие чего возникает повышенная восприимчивость к инфекционным заболеваниям.
Длительная гипергликемия за счет гликозилирования липопротеидов и эндотелия сосудистых стенок стремительно ускоряет прогрессирование атеросклероза. Впоследствии это может привести к раннему развитию сердечно-сосудистых катастроф (острого инфаркта миокарда, инсульта), а также хронической почечной недостаточности, потере зрения, гангрене конечностей.
Гипергликемия при сахарном диабете (симптомы, причины, лечение)
Гипергликемия: симптомы и признаки при диабете 1 и 2 типа, лечение
Содержание глюкозы в крови является очень важным показателем, отражающим в организме состояние метаболизма углеводов.
Исключить ее из рациона недопустимо, поскольку она не только обеспечивает человека энергией, но и играет немаловажную роль в работе центральной нервной системы.
Концентрация глюкозы в организме имеет определенные нормы. Если они превышены, то это говорит о гипергликемии. Какие симптомы при этом наблюдаются, какая кроется опасность, и как избавиться от такого синдрома, узнаете в данной статье.
Гипергликемия – что это такое?
Гипергликемия являет собой такой клинический синдром, когда содержание глюкозы в организме превышает допустимые показатели.
Степеней выраженности гипергликемического состояния бывает несколько:
- легкая гипергликемия – 6-10 ммоль/л;
- средней тяжести – 10-16 ммоль/л;
- тяжелая степень – более 16 ммоль/л.
Значительное превышение уровня глюкозы приводит к состоянию предкомы. Если он достигает отметки 55,5 ммоль/л, то наступает кома.
Зависимость интенсивности выраженности основывается на двух факторах, а именно общей концентрации глюкозы и скорости увеличения показателей. Кроме того, выделяют гипергликемию натощак, когда после 8-часового голодания уровень сахара более 7,2 ммоль/л, и постпрандиальную гипергликемию (алиментарная), при которой показатель после приема пищи превышает 10 ммоль/л.
Контроль уровня гликемии: нормы и причины отклонений
Уровень сахара определяют в лабораторных условиях на основании проведения анализа капиллярной или венозной крови или с помощью глюкометра. Данное устройство очень удобно для регулярного контроля показателя в домашних условиях. Измерение концентрации сахара осуществляется натощак после голодания около 8-14 часов.
Нормы для разных возрастных групп немного отличаются:
- малыши до месяца – 28,8-4,4 ммоль/л;
- дети до 14 лет – 3,3-5,6 ммоль/л;
- взрослые – 4,1-5,9 ммоль/л;
- беременные женщины – 4,6-6,7 ммоль/л.
Причинами гипергликемии чаще всего являются эндокринные состояния. К ним относится сахарный диабет, феохромоцит, глюкагонома, тереотоксикоз, акромегалия.
Также синдром возникает в результате стрессовых ситуаций, перееданий, расстройства питания, на основе инфекционных или хронических заболеваний.
Симптомы и признаки при сахарном диабете 1 и 2 типа
Симптоматика гипергликемии четко выражена. При ее определении необходимо сразу обращаться к врачу для назначения эффективного лечения. Особенно это важно при сахарном диабете. У детей и взрослых симптомы очень схожи. Рассмотрим их подробнее.
У взрослых
Наличие гипергликемии у взрослых можно определить по следующим симптомам:
Уже много лет я изучаю проблему ДИАБЕТА. Страшно, когда столько людей умирают, а еще больше становятся инвалидами из-за сахарного диабета.
Спешу сообщить хорошую новость — Эндокринологическому научному центру РАМН удалось разработать лекарство полностью вылечивающее сахарный диабет. На данный момент эффективность данного препарата приближается к 100%.
Еще одна хорошая новость: Министерство Здравоохранения добилось принятия специальной программы, по которой компенсируется вся стоимость препарата. В России и странах СНГ диабетики до 6 июля могут получить средство — БЕСПЛАТНО!
- головокружения и головная боль;
- частые мочеиспускания;
- повышенная жажда;
- сонливость и хроническая усталость;
- бледность;
- потливость;
- ухудшение концентрации внимания;
- снижение веса;
- тошнота;
- апатия;
- кожный зуд.
У детей со 2-м типом сахарного диабета симптомы гипергликемии зачастую отсутствуют, поскольку болезнь имеет умеренный характер. Заметны признаки в основном при 1-м типе заболевания. Обычно это усиленная жажда и частые позывы в туалет.
В 47 лет мне поставили диагноз — сахарный диабет 2 типа. За несколько недель я набрала почти 15 кг. Постоянная усталость, сонливость, чувство слабости, начало садиться зрение.
Когда стукнуло 55 года, я уже стабильно колола себе инсулин, все было очень плохо. Болезнь продолжала развиваться, начались периодические приступы, скорая буквально возвращала меня с того света. Все время думала, что этот раз окажется последним.
Все изменилось, когда дочка дала прочитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья помогла мне полностью избавиться от сахарного диабета, якобы неизлечимой болезни. Последние 2 года начала больше двигаться, весной и летом каждый день езжу на дачу, выращиваю помидоры и продаю их на рынке. Тетки удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 66 лет.
Кто хочет прожить долгую, энергичную жизнь и навсегда забыть про эту страшную болезнь, уделите 5 минут и прочитайте эту статью.
- прилив крови к лицу;
- головная боль;
- сухость во рту;
- затуманенное зрение;
- сухая кожа;
- затрудненное дыхание;
- тошнота и рвота;
- сонливость и вялость;
- учащенное сердцебиение;
- боль в животе.
При беременности
У беременных женщин некоторые симптомы гипергликемии можно спутать с признаками беременности, например, учащенное мочеиспускание.
Помимо общей симптоматики, у будущих мам может отмечаться одышка, проблемы со сном, повышенный аппетит одновременно со снижением веса, боль в мышцах.
В данных случаях необходима неотложная помощь врача. На фоне синдрома и ослабленного иммунитета высока вероятность развития инфекций и других заболеваний.
Чем опасен высокий уровень сахара в крови?
Гипергликемия может привести к серьезным последствиям, поэтому недопустимо запускать данное состояние, необходимо незамедлительно приступить к лечению.
Итак, в чем заключается опасность?
Прежде всего, повышенный уровень сахара приводит к нарушению углеводного обмена, после чего отмечаются проблемы и с водным, белковым, липидным балансом.
Результатом станет недостаточное питание клеток, из-за чего они начнут хуже функционировать и умирать. Появится сухость кожи, шелушение, замедлится рост волос, ухудшится заживление ран, зрение. Могут также наблюдаться сосудистые осложнения, развиться атеросклероз. Из-за омертвления тканей возможна хромота или гангрена.
Для мышечной ткани гипергликемия приносит такие последствия, как боли, судороги, дряблость мышц, быстрая усталость. Такое состояние приводит также к обезвоживанию организма, значительной потере массы тела, за счет чего развиваются патологии эндокринной системы.
Первая помощь при гипергликемическом приступе
При выявлении симптомов гипергликемического приступа первым делом необходимо произвести замеры концентрации сахара в крови.
Если показатели глюкозы завышены, то нужно сразу приступить к обильному питью.
Инсулинозависимому человеку требуется сделать укол, после чего необходимо следить за снижением уровня глюкозы и проявлением симптомов.
Укол можно повторить, если появится необходимость. Неинсулинозависимому больному нужно в организме нейтрализовать кислотность. Для этого следует употрeблять овощи, фрукты, минеральную воду, однако в небольшом количестве. Для этих целей подойдет раствор пищевой соды. На литр воды берется 1-2 ложки соды.
После употрeбления такого раствора необходимо выпить минеральную воду как можно в большем количестве. Если, несмотря на высокие показатели глюкозы, человек себя чувствует хорошо, то помочь их снизить естественным способом могут физические упражнения.
Принципы лечения
Лечить гипергликемию необходимо комплексно, а не с помощью одного препарата.
Главной задачей является избавление от заболевания, которое послужило причиной появления повышенного уровня глюкозы.
Помимо медикаментозной терапии также необходимо придерживаться определенной диеты.
Помочь могут и народные методы лечения. Очень важно постоянно контролировать показали. Измерять их следует утром, перед сном, после приема пищи. Для этого в аптечке обязательно должен быть глюкометр.
До отметки 10-13 ммоль/л рекомендуется заняться умеренной физической нагрузкой. Если они превышены, то физические упражнения недопустимы, а нужно сразу же обращаться к врачу.
Медикаментозная терапия
Терапия медикаментами в данном случае ограничена. Основным лекарственным препаратом является инсулин.
Его применение необходимо при сахарном диабете первого типа. Если в течение 20 минут снижение уровня сахара не последовало, то дозу нужно ввести повторно.
Для диабетиков второго типа инсулин не нужен, однако понадобятся сахароснижающие препараты. Для их назначения необходима консультация эндокринолога, который назначит эффективное средство и его дозировку. Кроме того, врач может прописать прием медикаментов, предназначенных для лечения патологий, вызывающих нарушение выработки инсулина.
Диета для диабетиков
Повышения уровня сахара напрямую зависит от рациона питания, поэтому его корректировка должна быть обязательной.
Для успешного лечения в первую очередь требуется снизить потрeбление углеводов. Полностью отказываться от них не стоит, однако количество должно быть сведено к минимальному.
Любые сладости и сдобу необходимо исключить полностью. В ограниченном количестве употрeблять нужно такие сложные углеводы, как макароны, картофель, бобовые, злаки. Недопустимо включать в рацион жареную, соленую, копченую, острую пищу.
Приоритетными должны быть продукты, богатые белками, овощи. Нужно употрeблять и фрукты, но только кисло-сладкие и кислые, например, яблоки, ягоды, цитрусовые.
Народные средства, снижающие сахар в крови
Народных методов существует достаточно много в отличие от медикаментозного лечения. Наиболее популярными являются следующие:
- козлятник. Настаивают отвар до остывания в пропорции литр воды и 5 ложек травы. Пить его надо по полстакана 4 раза в день;
- софора японская. Настойку готовят в течение месяца в пропорции 0,5 л водки и 2 ложки семян. Пить нужно трижды в день по 1 ч. ложке;
- корень одуванчика. Настаивают в течение получаса в пропорции стакан кипятка и ложка сырья. Отвара хватает на день для приема 4 раза;
- почки сирени. Настаивают 6 часов в пропорции 400 мл кипятка и пара ложек почек. Выпить нужно в 4 приема.
Видео по теме
Основные признаки гипергликемии и способы снижения сахара в крови в видео:
Таким образом, гипергликемия имеет очень серьезные последствия без своевременного лечения, в результате чего осложнения могут затронуть многие органы в организме человека. Важно вовремя определить симптомы и обратиться за медицинской помощью. Кроме того, необходимо регулярно проводить замеры уровня глюкозы в крови.
Как жить, если сахар зашкаливает — гипергликемия: симптомы и первая помощь
Заболевание сахарным диабетом, как и другие клинические состояния, имеет ряд характерных для него проявлений.
Одним из них является гипергликемия — патологическое увеличение уровня глюкозы (УГ) в плазме крови.
Чем же она опасна, как распознать тревожные симптомы и какое лечение она предусматривает?
Что это такое?
Гипергликемия — отличительный признак эндокринных проблем, в частности таких, как сахарный диабет (СД). Распознать ее можно посредством лабораторных исследований: капиллярного или венозного забора крови, или же с помощью портативного глюкометра.
Читать еще: Берлитион: инструкция по применению, аналоги и отзывы
Выделяют два специфических вида патологии:
- После приема пищи (постпрандиальная). Уровень глюкозы превышает отметку 10 ммоль/л (при норме 7,8 ммоль/л) ;
- Натощак (перерыв между забором крови и последним приемом пищи составляет более 8 часов). Показатель превышает отметку 7,2 ммоль/л (норма показателей должны варьироваться в пределах 3,3-5,5 ммоль/л).
Важно не путать понятия «гипергликемия» и «гипогликемия» — это два принципиально разных состояния, которые имеют отличия по коэффициенту наличия сахара, а также различный механизм появления.
Их основные отличия следующие:
- При гипогликемии происходит снижение уровня глюкозы (менее 3,3 ммоль/л), при гипергликемии — повышение;
- Понижение уровня сахара при наличии СД может быть спровоцировано избыточной дозой инсулина, повышение же — недостатком;
- Гипогликемия может развиваться вне эндокринного заболевания. Толчком может послужить бaнaльное голодание;
- Понижение глюкозы при гипогликемии может произойти резко, в отличие от обратного состояния, для которого характерно постепенное нарастание показателей.
Оба состояния имеют общую черту — отсутствие надлежащего лечения провоцирует кому. Последствия комы могут быть различными: отек головного мозга, нарушения умственной и мозговой деятельности, угнетение функциональности органов и конечностей.
Механизм развития патологии
СД страдают порядка 8% населения планеты, из них львиная доля приходится на патологию I типа и занимает около 5% от общего количества.
Поддерживать уровень сахара помогает гормон инсулин, который выpaбатывается поджелудочной железой.
Аномальное ее повышение может происходить:
Механизм работы организма следующий: избыток сахара на фоне недостатка инсулина блокирует возможность поступать глюкозе к клеткам организма. От недостатка энергии в клетках запускается процесс расщепления жиров, вследствие которого образуется ацетон.
В результате исследования мочи будет выявлено наличие кетоновых тел. Они попадают в кровь, что приводит к нарушению кислотного баланса в организме. При этом гликоген, содержащийся в печени, также начинает расщепляться до простого вещества — глюкозы. Это еще больше повышает уровень сахара в крови и, соответственно, провоцирует образование кетоновых тел.
Итог всего процесса — длительное повышение сахара, которое провоцирует кетонурию — избыточное количество ацетоновых тел в моче, а также приводит к нарушению углеводного обмена (кетоацидозу). Пренебрежение этими коэффициентами может привести к более тяжелому состоянию — диабетической коме.
Чтобы избежать появления острых состояний, нужно знать основные факторы и причины возникновения клиники:
- Недостаток выработки гормона, сюда относится и пропущенная инъекция (если имеет место СД);
- Стрессовые ситуации (кратковременные и длительные);
- Переутомление и недосып;
- Изнуряющие физические нагрузки;
- Инфекции различной этиологии;
- Калорийный рацион и переедание.
Не всегда СД служит основной причиной проблемы, существуют и другие факторы:
- Угнетение функций поджелудочной железы на фоне ряда заболеваний, сюда также относятся онкологические новообразования;
- Прием некоторых видов препаратов;
- Серьезные травмы;
- Эндокринные проблемы, такие как гипертиреоз;
- Новообразования, выpaбатывающие гормоны;
- Синдром Кушинга.
Помимо характерных результатов клинических исследований, патологическое изменение уровня глюкозы крови проявляется рядом симптомов. На некоторые из них пациенты обращают внимание не сразу, что усугубляет течение заболевания.
К основным симптомам повышенного уровня сахара относят:
- Тошнота;
- Низкая концентрация зрения на фоне сильных головных болей;
- Повышенная утомляемость и сонливость;
- Потливость;
- Частое сердцебиение;
- Запоры, диарея и другие сбои в работе ЖКТ;
- Зуд;
- Изменения в аппетите с дальнейшей потерей веса;
- Учащенное мочеиспускание;
- Низкая регенерация кожи;
- Сильная жажда;
- Потеря сознания.
Если отмечается проявления одного или нескольких симптомов, первоочередным является исследование анализа крови.
Не стоит заниматься самолечением. В медицинская практике существует такое явление, как постгипогликемическая гипергликемия (синдром Сомоджи). Это ответная реакция организма на введение избыточной дозы инсулина.
Суть следующая: избыток введенного гормона вызывает гипогликемию, что приводит организм в состояние стресса. Оно активизирует работу надпочечников, происходит активная выработка адреналина и биологически активных глюкокортикоидных гормонов. Таким образом повышается общий УГ, а также стимулируется расщепление жиров (липолиз).
На фоне патологии могут развиваться другие болезни:
Симптоматическая картина патологии у детей идентична взрослой. Но важно отметить, что большинство детей младшего школьного и подросткового возраста не имеют клинических симптомов при диабете 2 типа. Это связано с умеренным течением болезни, в отличие от СД I типа. То есть, большинство детей не являются инсулинозависимыми.
Первая помощь
Если у больного появились первые признаки тяжелой гипергликемии, очень важна вовремя оказанная неотложная помощь.
Она заключается в следующем:
- Производится замер сахара в крови;
- Если отмечено повышенное его содержание, вводится инъекция инсулина. Ее повторяют каждые 2 часа до тех пор, пока глюкометр не покажет норму глюкозы;
- Можно промыть желудок теплой содовой водой;
- При отсутствии положительной динамики, необходима срочная госпитализация.
Если СД не диагностирован, тогда оказание первой помощи сводится к устранению симптоматики. Здесь помогут травяной отвар, фрукты, минеральная вода и влажные обтирания кожных покровов.
Лечение заболевания
СД является хроническим заболеванием, но уровень глюкозы можно держать в пределах нормы посредством:
- Умеренных физических нагрузок;
- Обильного питья;
- Корректировки медикаментозного лечения лечащим врачом.
Один из самых эффективных способов поддержания нормального гликемического индекса — диета и контроль употрeбления углеводов, так называемая «хлебная единица». Таких единиц можно употрeблять не более 25 за сутки, это соответствует 375 г углеводов.
Полезное видео
Полезное и позитивное видео о роли гипергликемии в осложнениях СД:
Основной задачей каждого здорового человека должна быть профилактика диабета, а диабетикам нужно строго следовать рекомендациям и указаниям лечащего врача. Нужно соблюдать во всем «золотую середину», а также вести максимально правильный образ жизни.
Гипергликемия при сахарном диабете (симптомы, причины, лечение)
Когда у человека согласно анализу крови обнаруживают завышенные показатели глюкозы, тогда врач обязательно скажет о гипергликемии, которая с началом зарождения сахарного диабета сопровождает пациентов на протяжении всей их последующей жизни.
Что такое гипергликемия
Повышенный уровень сахара в крови и есть гипергликемия. Этот термин будет часто встречаться в жизненной практике диабетика, поэтому, к нему стоит привыкнуть, чтобы было легче ориентироваться в медико-диагностическом прострaнcтве.
Стоит также понимать, что для конкретного человека нормальный показатель уровня сахара в крови будет своим.
Так например, для диабетиков целевые показатели гликемии будут выше, чем нормальные критерии этого же параметра у здоровых людей. Если у диабетика резко упадет сахар крови, скажем, до нормальных диапазонов здорового человека, то он может почувствовать признаки гипогликемии с усталостью, слабостью, головокружением, тошнотой, ознобом.
Следует постепенно корректировать концентрацию глюкозы в крови без чрезмерно резких скачков вверх или вниз!
Также помните, что не смотря на повышенные значения сахара, при диабете гипергликемия может быть как повышенной, так и соответствовать относительной норме, когда концентрация «сладкого вещества» будет приближена к целевым значениям диабетика и корректировать ее уровень по сути не имеет смысла.
Разделяют несколько степеней развития данного состояния:
- легкая степень (от 6 до 10 ммоль/л)
- средней тяжести (10 — 16 ммоль/л)
- тяжелая (более 16 ммоль/л)
Определить Ваши целевые значения поможет лечащий врач, который вкратце обязан разъяснить каждому пациенту для каких целей необходимо следить за гликемией и в каком диапазоне ее поддерживать.
Оценивают состояние диабетика по:
- тощаковой гипергликемии (берется анализ крови натощак, если значение превышает 7.2 ммоль/литр)
- постпрандиальной (после еды показатель сахара превышает 10.0 ммоль/литр)
Чрезмерной высокая гипергликемия вызывает диабетическую кому, которую иначе называют диабетический кетоацидоз, когда человек теряет сознание и может умереть.
Нередки такие случаи, когда врачи не успевали спасти пациентов на грани комы, так как до этого и не предполагали, что у человека уже развивается сахарный диабет и ему требуется срочное снижение концентрации глюкозы.
Сладкая болезнь — это одно из эндокринных заболеваний, которое долгое время себя никак не проявляет, и человек может годами прожить с ней и не подозревать об этом.
Что может повысить уровень сахара?
К основным причинам относят:
- неправильное питание или несоблюдение предписанной диеты
Если злоупотрeблять углеводами (сладкой пищей: кондитерские изделия, сладкие хлебобулочные изделия, джемы, варенье и т.д.), то спустя 30 — 40 минут после приема такой еды, в крови резко повысится уровень глюкозы, которая является чистым источником энергии, необходимым для поддержания всех жизненно важных процессов внутри организма.
Но переизбыток всегда несет больше вреда, чем пользы!
Со временем гипергликемия пагубно скажется на всех обменных процессах, что приведет :
- к ожирению;
- проблемам с сердечно-сосудистой системой (человека сопровождает повышенное артериальное давление 130/85 мм. рт. ст);
- повышается уровень триглицеридов (≥1.7 ммоль/л), а показатель липопротеидов высокой плотности наоборот падает (
- недостаток инсулина
Инсулин — трaнcпортный гормон, который помогает энергии распределяться по всему организму. Если отмечается его недостаток, то молекулы глюкозы накапливаются в крови. Часть неизрасходованной энергии запасается печенью, часть переpaбатывается в жиры, остальное постепенно выведется с мочой.
Если поджелудочная железа не в состоянии выpaбатывать необходимое количество гормонов, тогда сахар начинает «отравлять» кровь. Она становится токсичной. Это провоцирует рост
Это основной и самый важный анализ диабетиков, по которому можно судить о прогрессивном, либо регрессивном течении заболевания.
При инсулинозависимом диабете крайне важно следить за дозировкой гормона, которая вводится по несколько раз за сутки в зависимости от рациона, возраста и ряда других параметров. Если неправильно рассчитать дозировку и ввести недостаточное его количество, то это может спровоцировать гипергликемию.
К сожалению далеко не всегда удается почувствовать проявления высокого сахара.
Если показатель глюкозы в 10- 15 ммоль/литр держится в течение многих лет, то человек может чувствовать себя совершенно нормально и без каких-либо физиологических проявлений.
Но стоит предельно внимательно следить за пациентом если:
- человек теряет в весе
- испытывает частые позывы к мочеиспусканию (полиурия) и с мочой выводится много жидкости
- постоянную хочет пить
- в моче обнаружен сахар (глюкозурия)
- особенно во время сна или ночью сильно пересыхает в горле
- быстро утомляется, чувствует слабость, общий упадок сил
- возможна тошнота, рвота, головная боль
Как только концентрация «сладкой энергии» превышает почечный порог, тогда переизбыток сахара выделяется с мочой. Человек часто ходит в туалет по-маленькому через каждый час или два.
Таким образом, организм интенсивно теряет влагу и наступает обезвоживание с чувством неутолимой жажды.
Так как почки перестают справляться со своей задачей, то кровь не получает должного очищения и с мочой выводится не только избыточный сахар, но и другие полезные вещества: калий, натрия, хлориды, белок. Это проявляется в потере веса, вялости, сонливости.
Если почки полностью утрачивают свои способности (первоначально прогрессирует диабетическая нефропатия, затем развивается хроническая почечная недостаточность), тогда приходится прибегать к помощи гемодиализа почек, посредством которого искусственным путем происходит очищение крови.
Чем выше концентрация глюкозы и чем дольше она держится — тем интенсивнее и ярче проявляются симптомы и признаки гипергликемии.
Если вовремя не вмешаться и не начать лечение, то данное состояние совместно с глюкозурией будут способствовать развитию кетонурии и кетоацидоза.
Диабетический кетоацидоз и гипергликемическая кома
Это состояние характерно пациентам при сахарном диабете 1 типа, так как возникает при ярко выраженном недостатке инсулина. Недостаток инсулина способствует выработке глюкозы печенью, что приводит к повышению в крови кетоновых тел.
Как это происходит?
Если на фоне дефицита инсулина отмечается явный переизбыток сахара, то клетки начинают испытывать голод. На этот сигнал реагирует печень и начинает синтезировать сахар из своих запасов. Она расщепляет гликоген до глюкозы. Но в крови и без этого ее переизбыток! Тогда активизируются другие альтернативные запасы — жир.
Выработка энергии из жира не безобидный процесс, так как в кровь выбрасываются кетоновые тела — альтернативный источник энергии для организма. Они обеспечивают питание клеток без инсулина. Однако при попадании в кровь они вносят сильнейший дисбаланс в кислотно-щелочного равновесие.
Если Ph крови сильно изменится, то это приведет к cмepти человека!
Даже малейшее отклонение в 0.5% уже тягостно переносится любым пациентом. Таким образом, если в норме Ph держится в пределах от 7.32 — 7.42, то:
- 7.20 — тревожный сигнал
- 7.05 — говорит о предкоматозном состоянии (для нормализации необходимо внутривенно ввести соответствующий содовый раствор)
- 7.00 — человек впадает в кому
- 6.80 — cмepть
Как только наступает переизбыток кетоновых тел (ацетон, ацетальдегид, β-оксимаслянная кислота) в крови, то почки начинают интенсивно выводить их с мочой. Обнаружение их в анализе мочи называется — кетонурией.
При сахарном диабете наиболее характерен именно ацетон, который легко определяется по запаху. Он свидетельствует о том, что произошло окисление внутренней среды организма — кетоацидоз, который в конечном итоге приведет к cмepти.
К аналогичному состоянию может привести долговременное голодание, когда в организм не попадает пища, содержащая углеводы.
Запускается процесс кетоацидоза аналогично, но разница лишь в том, что клетки начинают испытывать голод не от переизбытка глюкозы на фоне гипергликемии, возникшей в результате метаболического нарушения, а наоборот, на фоне явного недостатка в углеводах при нормальном течении метаболизма. Как только клетки начинают испытывать голод, то из печень запускает процесс синтеза глюкозы (расщепляется гликоген).
Если принятых мер окажется недостаточно, то начинается синтез энергии из мышечной ткани, в которой тоже «запасен» гликоген.
Исчерпав этот источник дело доходит до жировых запасов. Далее, как Вы уже догадались, развивается голодный кетоацидоз.
Симптомы и признаки диабетического кетоацидоза
- изо рта пахнет прокисшими фруктами (ацетоном)
- быстрое переутомление и слабость
- частые головные боли
- снижается аппетит (человек может вообще ничего не есть, так как любая пища вызывает отвращение)
- боли в животе
- понос, тошнота и рвота
- тяжелое, учащенное дыхание
Если у пациента проявляются последние 4 признака из вышеописанного списка, тогда требуется срочная госпитализация! Не медлите и вызывайте «Скорую помощь».
Помните, что основная причина, приводящая к кетоацидозу — недостаток инсулина!
Это особенно важно для инсулинозависимых диабетиков.
Кроме того, в любой нестандартной ситуации диабетик оказывается особенно уязвимым. Например, во время любого заболевания, которое сопровождается повышением температуры тела выше нормы хотя бы на несколько градусов, часть инсулина может попросту разрушится (около 20% от введенной дозы). Он не выдерживает высокие температуры. Это стоит обязательно учитывать и вводить большую дозировку гормона.
Когда организм ослаблен от болезни, сопровождаемой температурой, то кетоацидоз может развиваться стремительно — в течение 1 суток!
Лечение гипергликемии и кетоацидоза
Чтобы купировать развитие пагубных процессов, необходимо соблюдать все рекомендации лечащего врача.
Совместно с диетологом разpaбатывается индивидуальная методика с уменьшением количества углеводов, которая соответствует низкоуглеводной диете.
Если у человека имеются какие-то проблемы с почками, то диета строится несколько иным способом, ибо урезается количество белковой пищи, соли (пациента переводят на диету стол 7).
Также увеличиваются физические нагрузки. Пожилым людям рекомендуется больше времени уделять пешим прогулкам, гимнастике (физ. нагрузки противопоказаны при высокой гипергликемии от 13.0 ммоль/литр).
Не забывайте о том, что необходимо пить много жидкости, особенно когда уровень гликемии превышает 12.0 ммоль/литр (при таком состоянии обильное питье необходимо через каждые 30 минут).
Сахароснижающие препараты также помогают снизить уровень сахара в крови, он большая часть из них имеет массу побочных эффектов.
Эффективнее всего на ранней стадии развития эндокринного заболевания снижать сахар диетой, затем инсулинотерапией, которую прописывают и диабетикам, болеющих сахарным диабетом 2 типа.
При обнаружении глюкозы в моче (без ацетона) дозу короткого инсулина увеличивают на 10% от суточной нормы или же через каждые 4 — 6 часов делаются инъекции короткого инсулина до тех пор, пока состояние пациента не стабилизируется.
Определить количество ацетона в моче помогают специальные тест-полоски, которые можно приобрести в аптеке («Кетоглюк» 50 шт стоят 230 рублей, «Уриглюк» за такое же количество от 130 рублей).
Если держится высокая гипергликемия с ацетоном, тогда дозу инсулина стоит увеличить на 20% от суточной нормы, но не забывайте о том, что стоит хорошо питаться при этом, дабы избежать гипогликемии. В рацион включайте небольшое количество меда, сок, чтобы компенсировать введенный инсулин, обильное питье (4 — 5 литров, из которых 1 литр должен быть подслащенным: допустимо пить чай с сахаром). Также прибегают к помощи содовых клизм, которые ставят дважды в сутки. Берется 2 столовых ложки соды, которые разводят теплой водой (она должна соответствовать температуре тела человека в данный момент времени). Ставят клизмы в течение трех дней, если ситуация ухудшает (заболел живот, появилась тошнота, затем рвота), тогда необходимо срочно обратиться за медицинской помощью — вызываем «Скорую помощь»!
В больнице обязательно предупредите врачей о том, что Вы диабетик и необходимо сдать анализ на сахар, ацетон.
У маленьких детей (новорожденных) гипергликемия — довольно частое явление. Если вовремя не купировать ее рост, то это пагубно скажется на здоровье ребенка (нарушится работа мозговых клеток, произойдет кровоизлияние в мозг и другие тяжкие последствия). Наиболее подвержены гипергликемии малыши, которые весят менее 1.5 кг или переболели следующими заболеваниями: менингитом, сепсисом, энцефалитом и т.д.
Гипергликемия у детей развивается тогда, когда анализ крои натощак (утренняя гликемия) составляет ≥6.5 ммоль/литр, а постпрандиальная гликемия >8.9 ммоль/литр.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Гипергликемия как опасное состояние при сахарном диабете
Гипергликемия или высокий уровень сахара (глюкозы) в крови является серьезной проблемой для больных сахарным диабетом. Гипергликемия развивается, когда у человека появляется высокая концентрация сахара в крови. У больных сахарным диабетом могут возникнуть два типа гипергликемии:
Постгипергликемия – состояние, когда после длительного голодания (не менее 8 часов) уровень сахара в крови выше 7,28 ммоль/л.
Постпрандиальная гипергликемия (повышенный сахар после приема пищи) – диагностируется, когда уровень сахара в крови превышает 10,0 ммоль/л. У людей без сахарного диабета после приема пищи сахара редко превышают 7,84 ммоль/л. Тем не менее, иногда после обильной еды, уровень сахара в крови в течение 1-2 часов после приема пищи может достигать 10,0 ммоль/л. Это говорит о наличии сахарного диабета 2 типа или высоких рисков приобрести его в ближайшее время.
Чем опасна гипергликемия?
Гипергликемия также может привести к более серьезным острым осложнениям сахарного диабета, в том числе к кетоацидозу, который возникает преимущественно у больных СД 1 типа, а также, к гиперсмолярной некетонемической коме, при которой уровень глюкозы в крови может достигнуть 33,0 ммоль/л и выше. Количество летальных исходов при гиперсмолярной диабетической коме достигает 30-50%, она возникает, в основном, при сахарном диабете 2 типа.
Поэтому, крайне важно уметь вовремя распознать симптомы гипергликемии и их купировать, чтобы предотвратить развитие острых и хронических осложнений сахарного диабета.
Виды гипергликемии
Гипергликемия может быть разной степени тяжести:
- Легкая гипергликемия, при которой концентрация сахара в крови 6,7–8,2 ммоль/л.
- Средней тяжести, при которой уровень глюкозы колeблется в диапазоне 8,3–11,0 ммоль/л.
- Тяжелая гипергликемия – сахар в крови выше 11,1 ммоль/л.
- При показателе сахара свыше 16,5 ммоль/л развивается прекома.
- Максимальный сахар в крови может достигнуть 55,5 ммоль/л, в этом случае наступает гиперосмолярная кома.
При сахарном диабете больной должен поддерживать уровень сахара в крови в пределах 4–6,5 ммоль/л. Длительная гипергликемия приводит к поражению кровеносных сосудов и различных органов, а также к возникновению хронических осложнений сахарного диабета.
Что вызывает гипергликемию при сахарном диабете?
Гипергликемия при сахарном диабете может возникнуть по следующим причинам:
- Пропуск инъекции инсулина или сахароснижающих препаратов, а также их неверно подобранные дозы.
- Потрeбление с пищей большого количества углеводов, когда вводимого инсулина или таблетированных препаратов не хватает для их утилизации. В этом случае важно подобрать адекватную дозу лекарств.
- Инфекция.
- Иное заболевание.
- Стресс, напряжение.
- Временное снижение физической активности по сравнению с ее наличием в обычной жизнедеятельности.
- Напряженная физическая активность, особенно, когда уровень глюкозы в крови до этого был высоким.
Симптомы гипергликемии
Если у вас сахарный диабет, вы обязаны знать ранние признаки гипергликемии. Если гипергликемию не лечить, она может эволюционировать в кетоацидоз (если у вас диабет 1 типа) или в гиперсмолярную кому (если у вас СД 2 типа). Эти состояния являются крайне опасными для организма.
Ранние симптомы гипергликемии при сахарном диабете следующие:
- Повышенная жажда.
- Головная боль.
- Подавленное настроение.
- Помутнение зрения.
- Частое мочеиспускание.
- Утомляемость (слабость, чувство усталости).
- Потеря в весе.
- Уровень сахара в крови превышает 10,0 мммол/л.
Длительная гипергликемия при сахарном диабете опасна, т.к. приводит к следующим осложнениям:
- Вагинальным и кожным инфекциям.
- Длительному заживлению язв и ран.
- Понижению остроты зрения.
- Повреждению нервов, что вызывает боли, чувство холода и потерю чувствительности в ногах, потерю волосяного покрова на нижних конечностях и/или эректильную дисфункцию.
- Желудочные и кишечные проблемы, такие как хронический запор или диарею.
- Повреждение глаз, кровеносных сосудов или почек.
Лечение гипергликемии при сахарном диабете
Если вы почувствовали какие-либо ранние симптомы гипергликемии, обязательно измерьте уровень сахара в крови и сообщите об этом врачу. Вашему лечащему врачу могут потребоваться результаты измерений вашего профиля глюкозы, поэтому начинайте записывать все, что вы едите, сколько ставите инсулина (или сколько принимаете таблеток), а также показатели сахара в крови. Старайтесь измерять сахар не менее 5-7 раз в день, перед приемом пище и через 2 часа после еды. Это поможет вашему врачу определить причины вашей гипергликемии и скорректировать лекарственную терапию.
Первая помощь при гипергликемии – это сокращение количества углеводов в пище и обильное питье. Также, с большой осторожностью, вы можете немного увеличить вашу дозу сахароснижающих лекарств.
Общие рекомендации для лечения гипергликемии следующие:
- Пейте больше воды. Вода помогает удалить избыток сахара из крови через мочу и избежать обезвоживания.
- Займитесь физической активностью. Физические упражнения могут помочь снизить уровень сахара в крови, но, при определенных условиях, они могут заставить его подняться еще выше!
Если у вас инсулинозависимый сахарный диабет и уровень сахара в крови высок, вы должны проверить мочу на кетоны. Если кетоны в моче обнаружены, то физическая нагрузка при таком состоянии запрещена, она лишь повысит сахар в крови. При сахарном диабете 2 типа и высоком уровне глюкозы в крови, вы также должны быть уверены, что у вас нет кетонурии, и что вы много пьете жидкости. Если самочувствие при этом хорошее, то можно с осторожностью заняться физической активностью.
- Измените свои пищевые привычки и скорректируйте дозу инсулина.Гипергликемия напрямую связана с потрeбляемым количеством углеводов, потому что именно они повышают уровень глюкозы в крови. Углеводы есть не запрещено, но для них должна быть рассчитана точная доза инсулина или других сахароснижающих препаратов. В современной практике лечения сахарного диабета обычно принято считать углеводы в хлебных единицах (ХЕ), где 1 ХЕ соответствует 10-12 граммам углеводов. На 1 ХЕ должна быть определена ваша индивидуальная доза инсулина, обычно, от 1 до 2 ЕД на 1 ХЕ. Например, ваша доза инсулина 1,5 ЕД на 1 ХЕ. За обедом вы съели 60 грамм углеводов или 5 ХЕ. Рассчитанная доза инсулина тогда составит: 5 * 1,5 = 7,5 ЕД. Это все приведено в качестве краткого примера, вопросы инсулинотерапии должны быть рассмотрены в отдельной статье.
Совет. При любых вопросах, связанных с корректировкой вашей дозы инсулина или сахаропонижающих препаратов, обращайтесь к врачу. Самостоятельный подбор дозы, при недостаточности знаний, может привести к серьезным последствиям, он должен осуществляться под контролем врача.
«Инсулин — лекарство для умных, а не для дypaков, будь то врачи или пациенты» (Э. Джослин, известный американский эндокринолог).
Если у вас сахарный диабет 1 типа и уровень сахара в крови держится на уровне 14 ммоль/л и выше, проверьте вашу мочу или кровь на кетонурию.
Как предотвратить развитие синдрома гипергликемии при сахарном диабете?
Для предотвращения гипергликемии, убедитесь, что вы правильно питайтесь, принимаете адекватные дозы инсулина или таблетированных сахаропонижающих препаратов, а также, осуществляете постоянный контроль уровень сахара в крови. Общие рекомендации такие:
- Следите за своим питанием, всегда считайте общее количество съеденных углеводов в пище.
- Регулярно проверьте ваш уровень сахара в крови при помощи глюкометра.
- Обратитесь к врачу, если вы заметили аномально высокие показания сахара в крови.
- Убедитесь, что у вас есть диабетический браслет, кулон или другое средство идентификации вас как больного сахарным диабетом. Так вы сможете получить надлежащую помощь в случае возникновения чрезвычайной ситуации.
1) Гипергликемия и сахарный диабет (Hyperglycemia and Diabetes) / WebMD, 2014, www.webmd.com/diabetes/diabetes-hyperglycemia.
2) Стандарты медицинской помощи при сахарном диабете / Американская диабетическая ассоциация, 2014.
3) Сахарный диабет и физические упражнения: как контролировать ваши сахара в крови (Diabetes and Exercise: When to Monitor Your Blood Sugar) / Материал от специалистов Mayo Clinic.
Симптомы гипергликемии при диабете 2 типа
Если у человека в анализе крови завышен уровень сахара, доктор обязательно поставит его в известность о гипергликемии, которая может быть началом сахарного диабета. Термин гипергликемия будет сопровождать диабетика всю последующую жизнь, поэтому важно знать об этом все.
Несмотря на повышенные значения сахара при диабете гипергликемия может быть повышенной либо находиться в пределах нормы, когда уровень глюкозы приближен к целевым значениям и нет необходимости его корректировать.
Принято разделять несколько стадий развития этого патологического состояния:
Точно определить целевые значения поможет лечащий доктор, который объясняет каждому пациенту, для чего важно регулярно следить з гликемией, в каких рамках ее удерживать.
Оценить состояние больного помогает гипергликемия: тощаковая, постпрандиальная.
Если гипергликемия чрезмерно высокая, она может стать причиной диабетической комы, которую еще называют диабетическим кетоацидозом. В таком состоянии человек может потерять сознание и умереть.
Важно всегда помнить, что диабет – это эндокринное заболевание, которое долгие годы абсолютно никак себя не проявляет.
Причины гипергликемии
Повышение уровня глюкозы крови может происходить по разным причинам, в первую очередь из-за несоблюдения предписанной доктором диеты. Когда диабетик употрeбляет чрезмерное количество углеводов, уже через полчаса в его крови стремительно повышается концентрация глюкозы.
Несмотря на то, что глюкоза чистый источник энергии, ее переизбыток несет намного больше вреда, чем это кажется на первый взгляд.
С течением времени гипергликемия плохо скажется на обменных процессах, что проявится:
- ожирением;
- нарушением работы сердечно-сосудистой системы;
- нарушением толерантности к глюкозе;
- повышением триглицеридов.
Когда у больного вместе с ожирением диагностируют 2 и более названных симптомов, ему поставят диагноз метаболический синдром. Без своевременной терапии постепенно развивается сахарный диабет второго типа.
Избыточная масса тела провоцирует резистентность к инсулину, особенно часто это происходит при абдоминальном ожирении, когда жир откладывается вокруг талии. Основная масса пациентов с диабетом имеет лишний вес (ИМТ свыше 25).
Механизм развития сахарного диабета у людей с ожирением изучен достаточно хорошо. Переизбыток жировой ткани повышает уровень свободных жирных кислот – основного источника энергии. При скоплении в крови жирных кислот происходит гиперинсулинемия, инсулинорезистентность. Кроме этого, свободные жирные кислоты очень токсичны для бета-клеток поджелудочной железы, так как понижают секреторную активность органа.
Поэтому для максимально ранней диагностики диабета второго типа показано исследование плазмы на уровень СЖК, при переизбытке этих веществ речь идет о развитии толерантности к глюкозе, гипергликемии натощак.
Другие причины гипергликемии: частые стрессовые ситуации, прием определенных лекарственных препаратов, инфекционные или хронические патологии, недостаточность инсулина.
Особенно опасна именно нехватка инсулина, трaнcпортного гормона, который способствует распределению энергии по всему организму. При его недостаточности молекулы глюкозы будут скапливаться в кровотоке, часть излишка энергии запасается в печени, часть переpaбатывается в жир, а остаток постепенно эвакуируется с мочой.
Когда поджелудочная железа не способна продуцировать достаточное количество инсулина:
- сахар отравляет кровь;
- она становится токсичной.
При инсулинозависимом сахарном диабете необходимо следить за дозами инсулина, который вводят несколько раз в сутки. Точная дозировка гормона всегда зависит от питания пациента, его возраста и ряда иных параметров. При неадекватном объеме введения инсулина развивается гипергликемия.
Не последняя роль в развитии гипергликемии и диабета второго типа отведена наследственной предрасположенности. Учеными описано свыше ста генов, которые ассоциированны с вероятностью развития устойчивости к инсулину, ожирению, нарушению метаболизма глюкозы и жиров.
Гипергликемию и ее симптомы также вызывает повреждение бета-клеток поджелудочной железы, а именно:
Как было отмечено, к причинам проблем с сахаром крови требуется отнести длительный прием лекарственных препаратов: гормоны коры надпочечников (глюкокортикостероиды), мочегонные средства (тиазидные), лекарства против гипертензии, аритмии, для профилактики инфаркта (бета-блокаторы), антипсихотики (нейролептики), антихолестериновые медикаменты (статины).
Исследования, которые были проведены на многодетных семьях и близнецах, доказали, что если один из родителей страдает диабетом второго типа, ребенок узнает что такое гликемия с вероятностью до 40%.
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
18 03 2023 16:32:11
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
17 03 2023 21:38:21
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
16 03 2023 13:13:58
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
15 03 2023 14:13:55
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
12 03 2023 9:15:37
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
11 03 2023 10:43:25
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
08 03 2023 8:29:18
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
07 03 2023 14:58:41
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
06 03 2023 20:13:50
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
05 03 2023 4:24:27
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
04 03 2023 5:46:48
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
03 03 2023 21:51:51
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
02 03 2023 12:22:59
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
28 02 2023 8:56:31
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
25 02 2023 10:50:22
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
22 02 2023 22:45:56
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
21 02 2023 8:52:30
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
19 02 2023 1:49:34
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
18 02 2023 18:43:44
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
15 02 2023 9:13:15
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
14 02 2023 15:32:18
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
13 02 2023 13:43:18
Фуросемид таблетки инструкция по применению
Фуросемид таблетки инструкция по применению Инструкция по применению: Цены в интернет-аптеках: Фуросемид – синтетическое диуретическое лекарственное…
10 02 2023 16:16:57
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
09 02 2023 16:12:26
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
08 02 2023 13:15:38
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
07 02 2023 18:12:10
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
04 02 2023 13:48:32
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
03 02 2023 17:15:21
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
31 01 2023 7:31:40
Диабетики боятся низких сахаров, поскольку расплата наступает незамедлительно. C высоким уровнем глюкозы крови сложнее. Симптомы не настолько яркие, но именно это состояние провоцирует развитие осложнений. Цена завышенных показателей велика.
Некоторые люди с диабетом в страхе гипогликемии предпочитают поддерживать немного завышенные показатели, другим — сложно контролировать перепады и гипергликемия становится привычным состоянием. Бороться с этим необходимо, поскольку высокий сахар крови (СК) связан с развитием долговременных осложнений диабета, которые включают нефропатию (заболевание почек), ретинопатию (заболевание глаз), невропатию (повреждение нервов), проблемы со стопой и кожей, заболевания сердца и кровеносных сосудов, а также проблемами с зубами и болезнями десен.
Жизнь с повышенным сахаром может быть оправдана лишь в том случае, когда риск гипогликемии значительно опаснее. Это относится чаще всего к пожилым людям, для которых на фоне осложнений резкое снижение СК может быть опасным для сердца. Именно поэтому важно разработать индивидуальный план лечения. Врач оценивает состояние и назначает целевые показатели гликемии — своеобразный коридор из минимума и максимума, внутри которого нужно удерживать глюкозу крови.
Для поддержания уровня глюкозы в крови на уровне, близком к нормальному, необходимо научиться питаться сбалансировано, ввести адекватную физическую активность и максимально точно предсказывать воздействие терапии, независимо от того используете вы инсулин или пероральные сахароснижающие препараты.
Содержание
-
- Целевые показатели уровня глюкозы в крови
- Как определить, что сахара высокие?
- Причины высокого сахара
- Питание
- Физическая активность и спорт
- Терапия
- Стресс
- Гормоны
- Другие причины высоких сахаров
- Тяжелая гипергликемия
- Как предотвратить гипергликемию?
- Гипергликемия: что это такое, симптомы у женщин и мужчин, первая помощь
- Механизм развития
- Симптомы острой гипогликемии
- Признаки хронического состояния
- Специфическая клиника, разделенная по половому признаку
- Причины
- Первая помощь
- Диагностика
- Симптомы гипергликемии
- Лечение гипергликемии
- Гипергликемия у детей
Целевые показатели уровня глюкозы в крови
У людей без диабета, уровень глюкозы в крови обычно находится в диапазоне 4,0–5,9 ммоль/л и может повышаться до 7,8 ммоль/л через один-два часа после еды.
При диабете 1 типа нормой считаются сахара натощак 5–7 ммоль/л и около 5–9 ммоль/л через 90 минут после еды. Для людей со 2 типом диабета это — 4–7 ммоль/л и около 5–8,5 ммоль/л соответственно.
Поддержание нормогликемии значительно снижает риск осложнений. Однако, нормы могут быть иными для каждого отдельного пациента. Если человек с диабетом постоянно живет с показателем в 13 ммоль/л, он должен стремится снизить его, но происходить это должно постепенно.
Как определить, что сахара высокие?
Мы привыкли ориентироваться на самочувствие. Но будьте бдительными, поскольку тело адаптируется к состоянию. Если ваш СК часто завышен, то симптомы гипергликемии могут со временем практически исчезнуть и вы будете ощущать себя вполне комфортно.
Лучший способ выявлять уровень гликемии — регулярно проводить измерения глюкометром или пользоваться системой непрерывного мониторинга глюкозы. В дополнение к этому поможет регулярный анализ гликированного гемоглобина (также ГГ, HbA1c) — примерно 1 раз в 3 месяца.
Регулярная диагностика и ведение дневника самоконтроля позволяет увидеть полную картину. Вы сможете не только снизить риск развития осложнений, но и устранить текущие проблемы, как склонность к резким перепадам сахара, проблемы со сном и пр.
Физиологические симптомы гипергликемии могут включать частое мочеиспускание, голод, сухость во рту, жажду, помутнение зрения, онемение или покалывание в руках и ногах, снижение сексуальной функции и усталость.
Причины высокого сахара
Обычно виновником гипергликемии становится комплекс факторов: от образа жизни до неточности терапии. Многие переменные могут нарушить тонкий баланс, необходимый для лучшего контроля диабета.
Наиболее распространенные причины высокого сахара крови включают:
Питание
Нужно учитывать количество потребляемых углеводов, а также способность пищи влиять на гликемию. Постпрандиальную гликемию (уровень сахара крови после еды) лучше контролировать двумя инструментами — осознанный выбор продуктов питания и медикаментозная терапия.
Старайтесь выбирать пищу с меньшим количеством углеводов, а также с невысоким гликемическим индексом. Стоит также обращать внимание на потребление белков и жиров, ведь они тоже влияют на уровень сахара крови*.
В утреннее время старайтесь не есть простые углеводы, поскольку слизистые более проницаемые и сахар крови будет расти быстрее, чем в другое время на те же продукты.
Салат в начале трапезы позволит сделать своеобразную “подушку” из клетчатки, что замедлит всасывание углеводов.
Если вы скорректировали питание, но сахара остаются высокими, возможно причина в схеме медикаментозной терапии: недостаточный прием инсулина, неэффективно подобраны сахароснижающие препараты. Это нужно обсудить со своим эндокринологом для определения дальнейших действий. Помните, что у людей с 1 типом диабета также возможно развитие нечувствительности к инсулину.
Физическая активность и спорт
Физические нагрузки обычно положительно сказываются на чувствительности к инсулину. Следует помнить, что спорт — обязательная часть здорового образа жизни. У людей с диабетом, кто ведет активный образ жизни, сахара лучше поддаются контролю.
Однако, физические упражнения могут также стать причиной высокого сахара. Например, если уровень глюкозы в крови высок перед тренировкой, он может повыситься еще во время занятия. Тут все дело в гормонах. При чрезмерных, изнуряющих нагрузках активируется симпатическая нервная система. Цепочку реакция запускает учащенное сердцебиение и затрудненное дыхание. Итогом различных процессов становится выброс эндокринной системой гормона стресса адреналина. Адреналин, в свою очередь, стимулирует выброс глюкозы, чтобы извлечь энергию из запасов организма. Результат — скачок сахара вверх.
Людям с диабетом 1 типа не рекомендуется начинать физические упражнения с сахаром 13 ммоль/л. Также отслеживайте уровень кетонов крови. При интенсивных тренировках уровень кетонов может резко повысится, что грозит развитием неотложного состояния — кетоацидоза.
При занятиях спортом чаще контролируйте уровень глюкозы в крови. Если сахара сильно снижаются — выровняйте их с помощью употребления быстрых углеводов (подробнее читайте здесь). Если сахара начали стремительно расти — сделайте паузу. Возможно понадобится дополнительное введение инсулина на коррекцию, однако ввиду сложности коррекции из-за гормонов, потребуются частые замеры уровня СК глюкометром.
Если вы заметили у себя тенденцию к гипергликемии на тренировках (чаще всего такое случается при анаэробных нагрузках) можно разработать дополнительную тактику компенсации с увеличением дозы вводимого инсулина (увеличение скорости на помпе). Обязательно обсудите этот вопрос со своим эндокринологом.
Терапия
О связи гипергликемии инсулина и сахароснижающих средств читайте тут.
Стресс
О связи гипергликемии со стрессом и физическим стрессом читайте тут.
Гормоны
О связи гипергликемии и гормонального фона женщин и мужчин читайте тут.
Другие причины высоких сахаров
Некоторые люди допускают повышение уровня глюкозы из-за страха развития гипогликемии (низкого уровня глюкозы в крови). Такие опасения вполне естественны, но лучшим ответом на страх будет приобретение навыков по предотвращению гипогликемии.
Кстати высокий сахар может быть следствием низкого. Тут есть 2 сценария: гормональный рикошет и повышение сахара вследствие неправильного лечения гипогликемии.
В первом случае — это реакция организма. Когда сахара начинают резко снижаться, тело может отреагировать выбросом контринсулярных гормонов. Такой сахар крови сложно сбить инсулином. Не стоит паниковать и принимать гору лекарств. Как действовать в случае гормонального рикошета сахара читайте здесь.
Второй случай — неправильно купирование с использованием неподходящих продуктов или слишком большого количества еды. Что делать, чтобы избежать проблем с неправильным купированием читайте здесь.
Другой потенциальной причиной гипергликемии является преднамеренное или преднамеренное пропускание доз инсулина. Такое поведение часто связано с наличием расстройства пищевого поведения. Отказ от необходимого инсулина позволяет поддерживать уровень глюкозы в крови на достаточно высоком уровне, чтобы организм выводил глюкозу через мочу и, следовательно, уменьшал поглощение калорий.
Эта практика приводит к потере веса, но цена такого процесса — развитие осложнений диабета, усугубление существующих заболеваний, а также неотложные состояния, в т.ч. кома и в худшем случае — смерть. Если вы или кто-либо из ваших знакомых намеренно пропускают дозы инсулина в качестве средства контроля веса, необходимо срочно обратиться за помощью к врачу. Возможно, потребуется консультация квалифицированного специалиста по психическому здоровью. Расстройства пищевого поведения можно лечить; если их не лечить, они могут привести к разрушительным последствиям для здоровья.
Тяжелая гипергликемия
Управление гипергликемией важно как во избежание долговременных осложнений, так и во избежание острых гипергликемических состояний, известных как кетоацидоз и гиперосмолярная гипергликемия. Эти расстройства могут встречаться при 1 и 2 типе, однако риск кетоацидоза выше у людей с 1 типом, а риск гиперосмолярной гипергликемии выше у пожилых людей со 2 типом.
Часто развитие подобных состояний провоцируют инфекция и воспаление (выброс гормонов) или недостаточное поступление инсулина (чаще проблемы с помпой).
Другими факторами, которые могут привести к острой гипергликемии, являются инсульт, панкреатит, сердечный приступ, травма и некоторые виды лекарственной терапии (1).
Как предотвратить гипергликемию?
Предотвращение эпизодов тяжелой гипергликемии включает в себя знание причин и симптомов гипергликемии, частый мониторинг уровня глюкозы и составление плана борьбы с гипергликемией в случае ее возникновения.
Тот факт, что инфекция — это то, что обычно приводит к кетоацидозу и гиперосмолярной гипергликемии, вы должны четко проговорить со своим врачом схемы действия в случае заболевания.
Удерживать нормогликемию все время достаточно сложно. Большинство людей с диабетом регулярно сталкиваются с повышением СК. Главное — не паниковать и действовать согласно плану лечения.
Если сахара долго удерживаются в высоком диапазоне, а предпринятые вами меры не помогают, обратитесь к эндокринологу для установления причин и коррекции терапии. Иногда такие изменения связаны с гормональной перестройкой. Некоторые люди также могут не подозревать, что тип их диабета был установлен неправильно. Такое случается при медленно развивающемся 1 типе диабета — LADA.
Возможно, вам придется обновить свой план для удовлетворения новых потребностей в контроле диабета. Делать это необходимо только под наблюдением врача и на основании полного спектра диагностики.
Гипергликемия: что это такое, симптомы у женщин и мужчин, первая помощь
Гипергликемия — это частный случай нарушения обмена веществ, сопряженный с резким скачком уровня глюкозы (сахара) в крови. Также возможен постепенный рост показателя, что обнаруживается несколько труднее, зато присутствует больше времени на диагностику.
Возможно и хроническое незначительное повышение, которое дает слабые клинические признаки на ранних стадиях.
Симптоматика определяется конкретным состоянием. Если оно острое — возможно критическое нарушение работы всех органов и систем. Кома, а затем смерть.
Вялые формы протекают исподволь, подтачивают здоровье. Необходимо тщательно продиагностировать пациента.
Вопреки возможному представлению, рост сахара не обязательно ассоциирован с диабетом. Есть и прочие провокаторы.
Механизм развития
Схема становления патологии основана на расстройстве сложного биохимического процесса.
В норме избыток поступающей в кровь глюкозы нейтрализуются косвенным образом посредством инсулина. Особого гормона, который синтезируется поджелудочной железой и быстро транспортируется в русло и тем самым влияет на ткани.
В случае гипергликемии проблема возникает либо с выработкой инсулина, либо с чувствительностью к нему клеток.
- Нарушение нормального синтеза гормонов поджелудочной железы ассоциируется с воспалительными процессами в органе. В подавляющем большинстве случаев таковые имеют аутоиммунное происхождение. То есть не связаны с инфекциями.
Возможны и прочие патологические процессы. По типу врожденных аномалий, генетического фактора, также травм, перенесенных оперативных вмешательств, ракового онкологического процесса.
Частым случаем оказывается комплексный гормональный сбой, в результате чего формируется стойкое ожирение, проблемы в работе надпочечников, щитовидки, поджелудочной железы. В таком случае имеет смысл нормализовать питание.
- Другая возможная причина устраняется куда труднее. Речь идет о нарушении чувствительности всех тканей к инсулину в целом. В таком случае нейтрализации просто не происходит.
Состояние может быть результатом прочих патологий или врожденной аномалией (намного реже). Восстановительные мероприятия направлены на преодоление резистентности, что может быть непросто, и борьбу с первопричиной. Если заболевание обусловлено другим процессом.
- Чуть реже встречаются нарушения транспортировки инсулина. Они всегда вторичны и требуют этиотропного лечения направленного на коррекцию и купирование первичного «виновника».
Гипергликемический синдром опасен — наблюдается расстройство работы всех органов и систем: от пищеварительного тракта до сердца, сосудов (хронический стеноз, скачки артериального давления, атеросклероз).
Долго незаживающие раны и прочие «прелести», а также постоянный риск смертельного исхода. Особенно на фоне хронического заболевания вроде диабета.
Симптомы острой гипогликемии
Полиурия — первый признак гипергликемии. Суть патологического явления заключается в активном постоянном мочеиспускании.
Урина обильно вырабатывается и выходит в больших количествах. В день может выделяться до 3-5 и даже более литров при норме в 1-2 и то исходя из количества выпитого.
Проблема заключается в двух моментах:
- Первый — сахар проникает, в том числе, в мочу через почечные структуры. Кристаллизуется. Его составляющие слишком крупные, чтобы задерживаться, потому глюкоза выводится в неизменном виде прямо с уриной. Организм старается эвакуировать как можно больше сахара. Отсюда проблемы с фильтрацией. Сначала подконтрольные телу, а затем процесс приобретает хаотичный характер.
- Второй весомый фактор развития полиурии заключается в гормональном дисбалансе, электролитической недостаточности с малым количеством натрия, магния, калия. Также кальция. Полиурия несет опасность для здоровья, поскольку в краткосрочной перспективе может провоцировать обезвоживание. В средней — патологии почек, недостаточность.
Клиническую картину дополняют следующие симптомы:
- Кожный зуд. В результате гипергликемии не справляется также и печень. Процесс провоцирует нарушение работ крупнейшей железы. Она недостаточно фильтрует кровь, остается большое количество токсинов, отравляющих организм. Если не помочь вовремя, возможна острая печеночная недостаточность, энцефалопатия, кома и гибель от осложнений.
- Выраженное, сильное ощущение жажды и сухость во рту. Человек хочет пить. Этот признак повышенного сахара в крови не зависит от количества потребленной жидкости, до или во время развития самого патологического процесса. Симптом обуславливается нарушением водно-солевого баланса. Жидкость не задерживается, потому наступает обезвоживание.
- Затуманивание зрения. Образуется беловатая дымка, протирание глаз не дает никакого эффекта. Потому как проблема в спазме артерий сетчатки. Это преходящее состояние. В целом, оно не опасно, тем более, если начато лечение. Но проявление достаточно показательно, типично для скачка уровня глюкозы в крови.
- Аритмия. Экстрасистолия. Когда в нормальную частоту сердечных сокращений вклиниваются внеочередные удары. В таком случае вполне возможна остановка сердца и смерть от асистолии. При развитии требуется немедленная первая помощь и транспортировка в стационар.
- Кома. В результате угнетения работы центральной нервной системы. Гипергликемическое состояние чревато быстрым прогрессированием, медлить нельзя. От момента первых симптомов и до потери сознания, перехода в сопор требуется от нескольких десятков минут до пары часов.
Эффективно помочь можно на всем протяжении расстройства, но проще всего в первые 40 минут, если состояние сравнительно малоагрессивное.
Признаки хронического состояния
Симптомы гипергликемии хронического плана не такие специфические. Но это только на первый взгляд.
- Постоянное желание пить. Без видимого насыщения после каждого следующего стакана. Облегчение кратковременное, на несколько минут. Состояние мучительно переносится пациентами.
- Мочеиспускание выше нормы. Обнаружить полиурию можно только по результатам пробы Зимницкого. Не всегда изменения заметны на глаз.
- Усталость, постоянная астения. Невозможность нормально работать или учиться. Повседневная активность минимальная. Ограниченная энергетическим потенциалом пациента.
- Потеря веса без видимых причин. Реже набор массы тела и невозможность сбросить лишние килограммы. Показатели разнятся. У двух пациентов течение гипергликемии будет индивидуальным, со своими чертами.
- Длительно незаживающие раны. Царапины, простые ссадины долгое время кровоточат. Нарушается выработка так называемых факторов свертывания. Также возможно инфицирование раны, начало выраженных некротических явлений. Все это признаки гипергликемии, имеющие общее название диабетической стопы. Но страдают не только ноги. Зависит от места получения повреждения.
- Атеросклероз. Отложение на стенках сосудов холестериновых бляшек, рост концентрации жирных соединений, липидов в крови. А затем скачки артериального давления, проблемы с работой конечностей, индуцированные отклонения интеллекта, памяти. В итоге — инфаркт, инсульт, флебит и некроз. Особенно ног. В результате нарушения местной трофики ткани начинают отмирать.
- В качестве тяжелого осложнения — ацидоз. Рост кислотности крови. Нарушение работы ее буферных систем. Симптомы этого состояния — шумное дыхание, проблемы с газообменом, спутанность сознания и некоторые прочие моменты. Требуется срочная медицинская помощь.
Специфическая клиника, разделенная по половому признаку
У женщин симптомы гликемии дополнительно включают в себя:
- Нарушения менструального цикла.
- Выраженный ПМС с раздражительностью, головными болями и дискомфортом внизу живота.
- Бесплодие. Неспособность зачать.
У мужчин проявления также хорошо заметны:
- Страдает репродуктивная система. Качество семени резко падает. Сперматозоиды мутируют, возникает астения, когда клетки двигаются слишком медленно. Все это в конечном итоге обуславливает относительное бесплодие.
- Второй весомый момент — эректильная дисфункция. Повреждаются кавернозные нервы, половой орган недостаточно кровоснабжается. Потенция вялая, нестабильная. Что не позволяет совершить полноценный акт.
- Проблемы с эякуляцией. Раннее семяизвержение или невозможность добиться такового в течение долгого времени. Оба состояние должны насторожить.
Проблемы с половой системой — типичные проявления гипергликемии на фоне диабета или ситуативных проблем.
Причины
Факторов-виновников несколько. Многие возникают спонтанно.
- Клинически значимое повышение возможно при стрессовой ситуации. Например, после перенесенного тяжелого инфекционно-воспалительного процесса, инфаркта или инсульта. Рост концентрации глюкозы — дополнительный фактор летальности названных состояний.
- Применение некоторых лекарственных средств может провоцировать такой эффект. Среди них наименования для лечения раковых опухолей, цитостатики и иммунодепрессанты. Лекарств, способных на такое не столь много. Врачи заранее предупреждают о возможности роста уровня сахара в крови. При необходимости дозировку снижают или меняют средство на другое.
- Алиментарные проблемы. Например, при существенном переедании, потреблении большого количества крахмала, сахара в чистом виде, быстроусвояемых углеводов за один присест. Организм попросту не успевает выработать такое количество инсулина. Типично подобное состояния для больных булимией. Нервное переедание приводит к получению колоссального количества калорий. На нейтрализацию потребуется время. Если продолжать в том же духе есть реальная возможность стать пациентом эндокринолога.
- Сахарный диабет. Типичное состояние, сопряженное с ростом уровня глюкозы. Существует в двух вариантах. Первый — зависит от инсулина. Его вырабатывается мало. Как правило, это независимый от массы тела процесс. Второй обуславливается нечувствительностью клеток к названному веществу. Резистентность, как правило, результат ожирения и гормонального сбоя. Важная составляющая терапии — нормализация веса.
Причин не много.
Первая помощь
Обязательным условием коррекции состояния выступает госпитализация человека в эндокринологический стационар.
В качестве начальных мер нужно предпринять следующее:
- Выяснить уровень сахара с помощью глюкометра. Это позволит оценить состояние в общих чертах.
- При повышенных показателях (более 8-13 единиц) требуется введение инсулина в количестве и по схеме, которая предусмотрена лечащим врачом. Используется специальный шприц или помпа.
- Обязателен вызов скорой. Это лучше сделать с момента обнаружения проблемы. Чтобы не спровоцировать летальных осложнений.
- Далее важно оценить общее состояние пациента. При развитии одышки нужно открыть окно или форточку для обеспечения нормальной вентиляции помещения, где находится пострадавший.
- Развитие гипергликемической комы — осложнение патологического процесса. Своими силами сделать нельзя уже ничего. Нужно повернуть голову набок, чтобы человек не подавился рвотными массами.
- По прибытии медиков необходимо рассказать о состоянии пострадавшего. Первая помощь при гипергликемии заканчивается, как только приезжают врачи. При наличии возможности не лишним будет сопроводить больного в стационар для облегчения процесса оформления и оказания посильной помощи докторам.
Без специального оборудования и препаратов, сделать можно не так много. Все остальное ложится на плечи врачей на месте.
Диагностика
Обследование проводится в клинике под контролем эндокринолога или в амбулаторных условиях. Зависит от конкретной ситуации.
Методики направлены на выявление возможного диабета или прочих аналогичных состояний. В острых случаях сначала корректируют уровень глюкозы, только потом начинают профильную диагностику.
Примерный список мероприятий:
- Устный опрос больного на предмет жалоб. Они систематизируются, составляют единый комплекс. Это необходимая методика, чтобы определиться с направлением дальнейшей деятельности.
- Сбор анамнеза. Что могло стать причиной изменения уровня сахара. Гиперлгикемия, как уже было сказано, вполне вероятна после воспалений, инсультов и прочих ситуаций.
- Исследование крови на сахар. Общий анализ. Также специфический тест с нагрузкой глюкозой.
- УЗИ поджелудочной железы. Способ визуального исследование органа. Панкреатит и прочие заболевания этой структуры нередко провоцируют патологии в будущем, также как и дисфункции.
- При необходимости более точной диагностики показано МРТ брюшной полости. Прицельное исследование поджелудочной железы. Возможно контрастирование с использованием агента на основе гадолиния. Такая мера нужна для выявления опухолей.
В целом, этого достаточно для постановки точного диагноза.
Симптомы гипергликемии
Своевременное выявление симптомов гипергликемии поможет избежать возникновения серьезных осложнений. В первую очередь необходимо обратить внимание на сильную жажду: если концентрация глюкозы более 10 ммоль/л, сахар выделяется вместе с мочой. Вместе с ней вымываются полезные соли, что вызывает слабость, головную боль, сухость во рту, зуд кожи, потерю веса, ухудшение зрения, потерю сознания. Холодные и нечувствительные конечности, запоры, диарея и другие проблемы желудочно-кишечного тракта также могут быть симптомами гипергликемии.
Гипергликемия может спровоцировать кетонурию (наличие в моче ацетоновых тел) и кетоацидоз (нарушение углеводного обмена, ведущее к диабетической коме). Действие этого механизма таково: из-за высокого количества сахара в крови и недостатка инсулина глюкоза не попадает в клетки. Поэтому печень, содержащая гликоген, начинает расщеплять его до глюкозы, которая ещё больше увеличивает количество сахара. Клетки не получают энергии, и начинается расщепление жиров, при котором вырабатываются кетоновые тела (ацетон). Они попадают в кровь, вследствие чего нарушается естественный кислотный баланс.
У больных сахарным диабетом людей переход гипергликемии от легкой формы к более тяжелой может длиться много лет. Но это лишь в том случае, если организм способен самостоятельно вырабатывать инсулин. Поэтому необходимо прилагать много усилий для лечения болезни.
Следует знать, что гипергликемия не является показателем исключительно сахарного диабета, но может свидетельствовать и о других эндокринных заболеваниях.
Лечение гипергликемии
В первую очередь человек, страдающий гипергликемией, обязан регулярно проводить измерения количества сахара в крови. Проводить их следует как натощак, так и после еды, несколько раз в день. Если повышенные показатели зарегистрированы несколько раз подряд, необходимо обратиться к врачу, так как это может стать причиной поражения кровеносных сосудов и органов, привести к различным осложнениям.
Концентрацию глюкозы в крови помогут уменьшить умеренные физические упражнения, употребление большого количества жидкости (при высоких показателях уровня глюкозы пить нужно каждые 30 минут). Но физические нагрузки необходимо прекратить, если уровень сахара повышен до 13,3 ммоль/л, а в моче присутствуют кетоновые тела.
При гипергликемии чрезвычайно важно соблюдать диету, но делать это нужно исключительно после консультации с лечащим врачом. Под контролем нужно держать количество углеводов и калорий, содержащихся в потребляемой пище.
Часто для лечения гипергликемии больным назначается инсулин.
Гипергликемия у детей
У детей показателем гипергликемии является концентрация сахара в крови более 6,5 ммоль/л до приема пищи и более 8,9 ммоль/л после еды.
У новорожденных гипергликемия встречается довольно часто, но медики не дают однозначного ответа на вопрос, что конкретно служит причиной повышения уровня сахара в крови малышей. В основном гипергликемия возникает у детей, которые весят менее 1,5 кг, или же переболевших такими серьезными заболеваниями как менингит, сепсис, энцефалит и проч. Иногда концентрация сахара в крови повышается из-за внутривенного ввода растворов глюкозы (у детей с низким весом глюкоза в организме перерабатывается недостаточно интенсивно).
Если вовремя не обнаружить гипергликемию и не заняться её лечением, у ребенка может нарушиться работа клеток мозга, что часто ведет к кровоизлиянию или отеку мозга. При гипергликемии организм обезвожен, поэтому есть опасность потери массы тела, развития заболеваний эндокринной системы.
Чтобы избежать гипергликемии, необходимо постоянно контролировать показатели анализов мочи и крови. Если нормы содержания глюкозы превышены, ребенку вводят инсулин.
Часто показатели уровня сахара в крови могут свидетельствовать о тяжести состояния ребенка, которое в последствии может привести к летальному исходу.
В течение многих лет физические упражнения рассматривали как благотворные в лечении сахарного диабета [1–3]. Эта терапия была признана полезной и широко использовалась медиками XIX и начала XX столетия. Вслед за открытием инсулина Джослин и другие исследователи рекомендовали физические нагрузки как один из трех принципов в управлении диабетом [51].
В настоящее время в связи с развитием новых возможностей в лечении сахарного диабета физическая нагрузка не рассматривается как единственная необходимая часть воздействия на каждого пациента с диабетом, как это было в прошлом [51, 52]. В последние 2 десятилетия во многих исследованиях, использующих новые технологии, изучали связь между физической формой и метаболическим контролем диабета. С публикацией новых клинических обзоров в большей мере становится очевидным, что упражнения могут быть терапевтическим инструментом у разных пациентов с диабетом [1—3, 6, 46, 50—52] или риском развития диабета [18, 31, 49, 62], но их действие, как и любой другой терапии, должно быть вполне понятно. С практической точки зрения это означает, что врачи должны понимать и анализировать как риск, так и выигрыш от физической активности для каждого отдельного больного [52]. С другой стороны, общепризнанно, что физические упражнения связаны с улучшением качества жизни и благотворно влияют на кардиоваскулярную систему, следовательно, метаболический контроль не должен быть только одним критерием в оценке благотворного эффекта от тренирующих программ для пациентов с диабетом [3, 51, 52]. Важно рекомендовать пациентам оптимальные тренировки для улучшения гликемического контроля и состояния сердечно-сосудистой системы или помочь подобрать адекватную терапию в случае самостоятельного выбора пациентом вида физической нагрузки.
Классификация интенсивности физической нагрузки
По рекомендациям Американской диабетической ассоциации за 2003 г., степень интенсивности физической нагрузки классифицируется следующим образом (табл. 1) [52].
Энергетический метаболизм во время физической активности
Непосредственным источником энергии, необходимым для обеспечения мышечных сокращений, является аденозинтрифосфат (АТФ). Энергия в мышце образуется в результате гидролиза АТФ специфическими участками миозина, обладающими АТФазной активностью и обеспечивающими способность мышцы к сокращению. Для активации обратного захвата ионов кальция саркоплазматическим ретикулумом также требуется АТФ [5, 8]. Содержание АТФ в мышце составляет 5 ммоль/кг сырой массы ткани. Это обеспечивает интенсивную работу в течение 0,5—1,5 с или 3—4 одиночных сокращений максимальной силы [4]. Ресинтез АТФ может протекать с участием кислорода (аэробно) или без участия кислорода (анаэробно) [4, 5, 7].
Виды анаэробных механизмов. 1. Креатинфосфокиназный — обеспечивает ресинтез АТФ за счет реакции перефосфорилирования между креатин-
Таблица 1. Классификация интенсивности физической нагрузки, базирующаяся на физической активности продолжительностью до 60 мин
|
Интенсивность |
Относительная интенсивность |
||
|
vo2 „шх, % |
максимальная ЧСС, %* |
испытываемое усилие** |
|
|
Очень легкая |
< 20 |
< 35 |
< 10 |
|
Легкая |
20-39 |
35-54 |
10-11 |
|
Средняя |
40-59 |
55-69 |
12-13 |
|
Тяжелая |
60-84 |
70-89 |
14-16 |
|
Очень тяжелая |
> 85 |
> 90 |
17-19 |
|
Максимальная*** |
100 |
100 |
20 |
Примечание. VO2max — максимальное потребление кислорода — это максимальная способность усвоения кислорода при максимальном усилии. * — максимальная ЧСС = 220 — возраст (предпочтительно и рекомендуется, чтобы ЧССПШХ была измерена в течение максимального теста, классифицирующего тренировки, если это возможно); ** — уровень величины испытываемого усилия по шкале Борга 6—20 (испытуемый субъективно оценивает величину усилия во время выполнения физической нагрузки в виде цифрового рейтинга, который соответствует испытываемой относительной интенсивности физической нагрузки). При использовании шкалы Борга, представляющий собой шкалу оценки в диапазоне 6—20, интенсивность физической нагрузки будет в пределах 12—13 (довольно значительная), 15—16 (значительная) [7]; *** — максимальный уровень — средний уровень, достигнутый в течение максимальных тренировок у здоровых взрослых.
фосфатом (КФ) и аденозиндифосфатом (АДФ). При этом 1 моль КФ достаточно для образования 1 моль АТФ. Запасы АТФ и КФ могут удовлетворить энергетические потребности мышц лишь в течение 3—15 с спринтерского бега [7].
Гликолитический (лактатный) — обеспечивает ресинтез АТФ в процессе ферментативного анаэробного расщепления гликогена мышц или глюкозы крови, заканчивается образованием молочной кислоты. При этом 1 моль глюкозы достаточно для образования 2 моль АТФ, а 1 моль гликогена — для образования 3 моль АТФ. Данный механизм обеспечивает несколько минут физической активности [7].
Аэробный механизм ресинтеза АТФ включает в себя гликолиз, цикл Кребса и цепочку переноса электронов, что в целом называется клеточным дыханием [4, 5, 7]. Энергетическими субстратами аэробного окисления служат глюкоза, жирные кислоты, частично аминокислоты, а также промежуточные метаболиты гликолиза (молочная кислота) и окисления жирных кислот (кетоновые тела). При окислении 1 моль глюкозы образуется 38 моль АТФ, а при окислении 1 моль пальмитиновой кислоты — 129 моль АТФ [7, 8].
Анаэробные механизмы являются основными в энергообеспечении при кратковременных упражнениях высокой интенсивности, а аэробные — при длительной нагрузке умеренной интенсивности [4, 7]. Тренировки анаэробной направленности повышают активность гликолитических ферментов и ферментов АТФ—КФ, не влияя на окислительные ферменты. С другой стороны, тренировки аэробной направленности повышают активность окислительных ферментов и не влияют ни на гликолитические ферменты, ни на ферменты АТФ—КФ. Это подтверждает принцип специфичности физиологических адаптационных реакций в зависимости от направленности тренировки [7].
Общие принципы метаболической регуляции физической активности
Потребление кислорода всем телом в течение физической активности может увеличиваться в 20 раз, а в работающей мышце даже больше [52]. Необходимую в этих обстоятельствах энергию скелетная мышца расходует со значительно большей скоростью, чем в состоянии покоя. Интенсивно используются собственные глюкоза и триглицериды, свободные жирные кислоты, полученные из жировой ткани, а также триглицериды и глюкоза, освобожденные из печени [4, 5, 7]. Для сохранения нормальной функции центральной нервной системы уровень глюкозы крови должен быть постоянным в течение физической активности [7]. Гипогликемия при физической нагрузке изредка встречается и у индивидов без диабета [7]. Поддержание нормог- ликемии в течение упражнений большей частью опосредовано гормонами [5, 7]. В общем упражнения характеризуются уменьшением секреции инсулина и увеличением секреции глюкагона, катехоламинов [39], кортизола и гормона роста [7]. Сигналом для гормональных изменений и изменений в нервной системе служит стимуляция афферентных нервов в работающих конечностях [7]. Общая схема гормонального контроля и взаимодействия между головным мозгом, печенью, мышцами и жировой тканью в контроле гомеостаза глюкозы во время физической активности в норме представлена на рис. 1 [51]. При большинстве видов физических упражнений взаимодействие глюкагона и инсулина управляет мобилизацией глюкозы печенью, в то время как взаимодействие между адреналином и инсулином управляет поглощением глюкозы мышцами и выходом свободных жирных кислот из жировой ткани. Увеличение концентрации свободных жирных кислот также влияет на метаболизм глюкозы, приводя к снижению скорости окисления мышечного гликогена. Соотношение свободные жирные кислоты—глюкоза регулирует общий и мышечный метаболизм глюкозы как при повышенном, так и при сниженном уровне инсулина [51].
Регуляция метаболизма глюкозы во время упражнений средней интенсивности
Упражнения средней интенсивности являются интересным примером эугликемического гомеостаза. Установлено точное соответствие между увеличением продукции и потребления глюкозы [7, 46, 50]. Увеличение уровня глюкагона и снижение концентрации инсулина являются первичным механизмом координации увеличения гликогенолиза и глюконеогенеза в печени с увеличением потребления глюкозы во время упражнений умеренной интенсивности [7, 46, 50, 51]. Подавление секреции инсулина ниже его уровня натощак осуществляется активацией а-адренорецепторов [11, 55] как через симпатическую иннервацию островков, так и через циркулирующие катехоламины. Уменьшение секреции инсулина является важным, так как увеличение продукции глюкозы печенью активируется глюкагоном [7, 64]. Уменьшение уровня инсулина и увеличение концентрации глюкагона приводит к соответствующему увеличению продукции глюкозы [69, 70]. Изменения в концентрации глюкагона и инсулина играют важную физиологическую роль, отвечая практически за все увеличение гликогенолиза и глюконеогенеза в печени в течение упражнений средней интенсивности [46]. Несмотря на то что изменения концентраций инсулина и глюкагона в отдельности очень важны, наиболее важно их взаимодействие [5, 46]. Само по себе увеличение содержания глюкагона, как и независимое уменьшение концентрации инсулина, влияют на увеличение продукции глюкозы печенью, однако соотношение между ними (одновременное увеличение уровня глюкагона и снижение содержания инсулина) оказывает значительно большее влияние на продукцию глюкозы. В частности, когда было допущено снижение уровня инсулина по сравнению с базальной концентрацией увеличение содержания глюкагона примерно в 4 раза превысило увеличение продукции глюкозы. Следовательно, в течение упражнений, как и во время отдыха, снижение уровня инсулина повышает чувствительность печени к действию глюкагона. Кроме того, снижение содержания инсулина не влияет на печеночную продукцию глюкозы, когда уровни биологически активного глюкагона подавляются использованием соматостатина [51].
Таким образом, соотношение глюкагона и инсулина является важным регулятором продукции глюкозы в течение упражнений средней интенсивности [33 ,66]. Катехоламины играют роль в увеличении продукции глюкозы, вероятно, через глюконеогенез только в течение пролонгированных тренировок, длящихся более 2 ч [47]. Как показали исследования на животных, концентрация катехоламинов в течение 40 мин упражнений средней интенсивности увеличивается умеренно и предположительно оказывает незначительное влияние на возрастание продукции глюкозы [46].
Регуляция метаболизма глюкозы во время упражнений высокой интенсивности
Во время упражнений высокой интенсивности контроль продукции глюкозы смещается от панкреатических гормонов к катехоламинам [46]. Во время упражнений умеренной интенсивности уровень катехоламинов в плазме увеличивается лишь в 2—4 раза [41], тогда как при упражнениях высокой интенсивности происходит заметное (в 14—18 раз) увеличение содержания как адреналина, так и норадреналина [12, 38, 44, 57] до уровней, наблюдающихся при феохромоцитоме. Главное опознаваемое различие в глюкорегуляции упражнений высокой интенсивности состоит в том, что увеличение продукции глюкозы печенью больше не соответствует, а фактически превосходит увеличение потребления глюкозы [46, 50—52]. Методикой пошаговой меченной инфузии глюкозы показано, что продукция глюкозы может увеличиваться в 7—8 раз [44, 57], а потребление глюкозы увеличивается только в 3 раза и поэтому гипергликемия должна присутствовать при выполнении этого типа упражнений. Это ограничение в потреблении глюкозы происходит из-за значительной катехоламиновой стимуляции гликогенолиза в мышце [46]. На рис. 2 представлено схематическое изображение регуляции метаболизма глюкозы во время упражнений высокой интенсивности. «Прямой» сигнал, возникающий в головном мозге, увеличивает симпатический выход, что в результате приводит к увеличению уровня циркулирующего адреналина и норадреналина в 14—16 раз. Темные стрелки и их ширина показывают увеличение продукции глюкозы и ее потребления; различия между их приращением приводят к гипергликемическому ответу. Широкая серая заштрихованная стрелка показывает, что в это же время адренергическая стимуляция сокращающейся мышцы способствует гликогенолизу (не показано), что ограничивает увеличение потребления глюкозы из циркуляции.
Несмотря на увеличение концентрации глюкозы плазмы, вызванной разницей продукции и потребления глюкозы, концентрация инсулина плазмы не меняется или возрастает [46, 50]. Высокие концентрации катехоламинов (действующих через доминирующий а-адренергический эффект) могут предотвратить стимуляцию глюкозой секреции инсулина и уменьшить действие инсулина. Следует отметить значительное увеличение уровня инсулина плазмы, которое продолжается до 60 мин во время периода восстановления [46, 57], что опосредовано гипергликемией и подавлением адренергического влияния, начинающегося немедленным и быстрым уменьшением концентрации адреналина и норадреналина. Это отражает быстрое уменьшение ингибирования а-рецепторами ответа р-клеток на гипергликемию. Одновременное увеличение концентрации глюкозы и инсулина создает благоприятную среду для восстановления по крайней мере части мышечного гликогена, который используется значительно быстрее в течение упражнений высокой интенсивности, чем в течение упражнений средней или слабой интенсивности [46].
Такое быстрое восстановление мышечного гликогена важно в условиях часто повторяющихся кратких выполнений упражнений высокой интенсивности.
Поглощение глюкозы мышцами во время физических нагрузок
Тренировки характеризуются увеличением использования глюкозы и, по-видимому, парадоксальным снижением в циркуляции концентрации инсулина. Поэтому тренировки должны стимулировать инсулиннезависимое поглощение глюкозы, усиливать действие инсулина или влиять на оба эти процесса [1, 50]. Исследования, проведенные in vitro, показали, что сокращение мышц может стимулировать потребление глюкозы при полном отсутствии инсулина и тренировки не изменяют структуру или функцию инсулиновых рецепторов [51].
Известно, что потребление глюкозы мышцами увеличивается, несмотря на снижение уровня инсулина, так как тренировки приводят к перемещению ГЛЮТ-4-транспортера из другого пула, чем инсулин [17, 19], и индуцированное упражнениями увеличение потребления глюкозы не зависит от сигнала инсулина [56]. Механизмы поглощения глюкозы схематично представлены на рис. 3 [50]. Инсулин и сокращение мышцы независимо облегчают транспорт глюкозы сквозь мембрану путем использования переносчиков ГЛЮТ-4 [45]. Соответствующий эффект имеет кумулятивный характер и улучшает транспорт глюкозы не только во время, но и после упражнений [50].
Регуляция поглощения глюкозы в скелетной мышце в течение тренировки и после двигательной активности в полной мере не изучена [53]. В настоящее время считается, что, когда мышца начинает сокращение, как минимум 2 внутриклеточных механизма приводят к увеличению скорости транспорта глюкозы через перемещение ГЛЮТ-4-везикул [53]. Первый механизм зависит от интенсивности и частоты нервной стимуляции и инициируется увеличением концентрации внутриклеточного кальция [28, 53]. Этот путь, возможно, включает в себя протеинкиназу С и другие неизвестные сигнальные белки [16, 32]. Другой путь, который является механизмом обратной связи, активируется через метаболический стресс, когда мышечной клетке начинает не хватать АТФ, КФ, гликогена и/или кислорода [9, 50]. Этот путь, вероятно, вовлекает 5-АМФ-активную протеинкиназу [25, 34, 50] как контроль энергетического статуса и затем, возможно, NO-синтазу [10, 22]. Этот же механизм, возможно, увеличивает транспорт глюкозы, когда мышца находится в состоянии гипоксии [43]. Также могут существовать дополнительные факторы, такие как аденозин [24, 63], [3-эндорфин [21] и брадикинин [37], влияющие на транспорт глюкозы во время мышечных сокращений. Однако эти механизмы недостаточно понятны в настоящее время.
Физические тренировки приводят к активации инсулиннезависимого пути поглощения глюкозы и усиливают действие инсулина как во время, так и после нагрузки [20, 30, 48, 50]. Усиление действия инсулина опосредуется через субстраты рецептора инсулина 1 и 2 (IRS-1 и IRS-2) в скелетной мышце [48] и реализуется через фосфатидилинозитол-3- киназный путь [48, 50, 60J. Наиболее вероятно, что во время тренировок действие инсулина опосредуется через субстрат IRS-1 [50]. Период сразу после упражнений характеризуется улучшением действия инсулина в скелетной мышце и на молекулярном уровне, проявляется увеличением инсулинстиму- лированной фосфотирозинассоциированной фосфатидилинозитол-3-киназной активности. Однако активность фосфорилирования тирозина на субстрате IRS-1 после мышечного сокращения уменьшается или остается прежней [60]. Следовательно, можно предположить, что во время и после упражнений действие инсулина реализуется через различные субстраты рецептора инсулина [14, 60]. При исследовании на мышах с дефицитом субстрата IRS-2 во время физической нагрузки не выявле-
но различий в фосфатидилинозитол-3-киназной активности по сравнению с контрольной группой. Однако сразу после упражнений и в дальнейшем у мышей с дефицитом субстрата IRS-2 увеличение инсулинстимулированной фосфотирозинассоциированной фосфатидилинозитол-3-киназной активности было ослаблено по сравнению с дикими мышами [30]. Следовательно, влияние инсулина на субстрат IRS-2 и ассоциированная фосфатидили- нозитол-3-киназная активность объясняют улучшение чувствительности к инсулину после упражнений [20, 30].
Дополнительно к внутриклеточным механизмам важной частью в интегративном ответе на физическую активность является увеличение количества и раскрытия капилляров и кровоснабжения мышц, что обеспечивает значительное увеличение концентрации глюкозы в течение упражнений [43]. Также усиление периферического кровообращения увеличивает общую доставку инсулина к работающей мышце и таким образом в меньшей части компенсирует уменьшение концентрации инсулина в плазме [15].
Регуляция метаболизма жира
Освобождение свободных жирных кислот из жировой ткани регулируется в основном через соотношение катехоламинов и инсулина (см. рис. 1) [7, 51]. Адипоциты, взятые у человека после упражнений, имеют повышенную липолитическую активность к катехоламинам [51, 58]. Если индуцированное физической нагрузкой снижение уровня инсулина предотвращено у собак [67] и людей [26], увеличения концентрации свободных жирных кислот в большинстве случаев не происходит. Имеются данные о том, что пострецепторное действие инсулина на жировые клетки во время физической нагрузки может быть усилено, хотя связывание инсулина с адипоцитами остается без изменений [40, 58, 65].
Увеличение кетогенеза наблюдается при большинстве пролонгированных тренировок, что, вероятно, связано с увеличением скорости липолиза и закономерным увеличением доставки свободных жирных кислот в печень. Если увеличение концентрации жирных кислот аннулируется путем предотвращения снижения уровня инсулина [66] или 13- блокадой [51], концентрация кетоновых тел не нарастает. Кроме того, повышение содержания глюкагона в результате физической нагрузки неизбежно приводит к сильному увеличению кетогенеза [68]. Кетогенный эффект глюкагона реализуется без изменения общего поступления свободных жирных кислот в печень, что указывает на то, что глюкагон стимулирует этот процесс внутри печени [51].
Физические тренировки у пациентов с сахарным диабетом типа 1
Во время тренировок средней интенсивности снижение концентрации инсулина и увеличение уровня глюкагона в плазме необходимы для раннего увеличения продукции глюкозы печенью [7, 46, 50]. Во время пролонгированных тренировок (более 40 мин) также имеет значение увеличение содержания катехоламинов [50, 51]. Эти гормональные адаптации существенно снижены у пациентов с сахарным диабетом типа 1. В результате при недостаточном уровне инсулина из-за неадекватной терапии увеличение продукции глюкозы может не соответствовать потреблению. Кроме того, чрезмерное высвобождение контринсулярных гормонов во время упражнений может увеличивать уже повышенный уровень глюкозы и даже приводить к диабетическому кетоацидозу [52].
Наоборот, существующий высокий уровень инсулина из-за его экзогенного введения может уменьшить или даже предотвратить увеличение продукции глюкозы и других субстратов, что может приводить к гипогликемии [6, 35, 46, 50, 51]. Физиологически инсулиновая секреция уменьшается во время упражнений умеренной интенсивности [5, 7]. Уменьшение инсулиновой секреции защищает от чрезмерных инсулинизации и потребления глюкозы, поскольку во время упражнений увеличивается как инсулинзависимое, так и инсулинне- зависимое поглощение глюкозы мышцами [5, 7, 50, 51, 53]. Уменьшение концентрации инсулина также важно для улучшения глюкагоновой стимуляции продукции глюкозы печенью [33, 64, 66, 69, 70]. При инсулинотерапии может возникнуть относительная или абсолютная гиперинсулинизация даже при условии соблюдения обычной диеты и доз инсулина. Это может произойти из-за ускоренной абсорбции введенного инсулина во время упражнений [1, 3], повышенной вследствие упражнений чувствительности к инсулину в скелетной мышце [20, 30, 48, 50, 60], а также того факта, что в отличие от собственной инсулиновой секреции инсулинемия вследствие внешних инъекций не снижается во время мышечной работы [70].
Вследствие любой из перечисленных причин абсолютное или относительное увеличение концентрации инсулина может приводить к гипогликемии во время упражнений средней интенсивности или после них.
Во время упражнений высокой интенсивности представляется, что у пациентов с сахарным диабетом, как и у здоровых лиц, катехоламины являются главными регуляторами производства глюкозы и что они обеспечивают относительное подавление использования глюкозы [46, 51]. При этом вследствие особенностей регуляции и избыточного катехоламинового ответа во время упражнений высокой интенсивности продукция глюкозы возрастает больше, чем потребление, что приводит к гипергликемии [46, 50—52].
Было проведено исследование на худощавых молодых добровольцах с сахарным диабетом типа 1 без остаточного подкожного инсулина, которые получали непрерывно внутривенно инсулин на ночь, что поддерживало или нормальные, или повышенные концентрации глюкозы в плазме. Выделили 3 группы испытуемых: 2 группы пациентов, у которых постоянно поддерживали нормальный уровень гликемии (эугликемические исследования), и 1 группа с повышенным уровнем гликемии (гипергликемическое исследование). Во всех 3 исследованиях скорости вливаний, поддерживающих заданные гликемии, оставались постоянными во время упражнений. В одном эугликемическом исследовании и в гипергликемическом исследовании эти скорости поддерживали на протяжении всего периода восстановления, а в одном эугликемическом исследовании скорость была удвоена в конце упражнений. Катехоламиновый ответ, продукция и потребление глюкозы во время упражнений и первых минут восстановления были нормальными. Следует отметить, что в обоих исследованиях с постоянной инфузией инсулина гипергликемия после упражнений продолжалась в течение 2-часово- го периода восстановления. Однако удваивание скорости инфузии инсулина во 2-м эугликемическом исследовании возвратило гликемию к ее уровням до упражнений, хотя и с более высоких значений и более медленно, чем для лиц из групп контроля (здоровые молодые люди). Таким образом, за счет введения дополнительной дозы инсулина концентрация глюкозы плазмы приблизилась к уровням группы контроля. На основании этого было сделано заключение о том, что при диабете типа 1 катехоламининдуцированный ответ сохраняется, однако при отсутствии дополнительного инсулина после упражнений интенсивные тренировки могут вызывать гипергликемию. По мере выполнения новых подходов упражнений, вероятно, этот эффект будет прогрессивно увеличиваться 146].
Исходя из этих данных, вероятно, что, во-первых, короткие интенсивные упражнения после еды до ввода инсулина могут приводить к удлиненной гипергликемии. Во-вторых, если уровень глюкозы плазмы повышен, он может стать еще выше после интенсивных упражнений. Это будет зависеть от вида используемого инсулина, времени упражнения после ввода инсулина, а также типов упражнений и их продолжительности. В-третьих, увеличение концентрации инсулина в плазме сразу после интенсивных упражнений даже в меньшей дозе, чем физиологическая, может восстановить клиренс глюкозы и гликемию до нормы. В настоящее время для пациентов с сахарным диабетом можно предложить индивидуализированный подход, основанный на мониторинге уровня глюкозы в крови до и в течение нескольких часов после упражнений. Для тех индивидов, у которых регулярно и предсказуемо возникает состояние гипергликемии после интенсивных упражнений, можно рекомендовать небольшую дополнительную дозу инсулина сразу после упражнений. Оптимальные факторы, дозировка и время для достижения этой цели еще подлежат определению, однако перспективным представляется подход с использованием аналогов инсулина очень короткого действия [46].
Таким образом, нельзя считать правильными жесткие рекомендации по использованию дополнительных углеводов перед физической нагрузкой. Необходимо ориентироваться на планируемую интенсивность и продолжительность физической активности, уровень гликемии в начале тренировки, предварительно измеренный метаболический ответ на физическую нагрузку и инсулинотерапию пациента. В противном случае физическая активность не окажет положительного влияния на гликемический контроль у пациентов с сахарным диабетом типа 1 [52].
Основные общие рекомендации Американской диабетической ассоциации за 2003 г. [52], которые могут быть полезными в регуляции гликемического ответа на физическую активность, суммированы ниже.
Осуществление метаболического контроля до физической активности:
следует избегать физической активности, если уровень глюкозы натощак > 13 ммоль/л и есть кетоновые тела, и соблюдать осторожность, если уровень глюкозы >16 ммоль/л и нет кетоновых тел;
следует принять дополнительные углеводы, если уровень глюкозы < 5,5 ммоль/л.
Исследование уровня глюкозы крови до и после физической активности:
определение необходимости изменений в дозах инсулина или приеме пищи;
е изучение гликемического ответа на различные виды физической активности.
Прием пищи:
следует принимать дополнительные углеводы, когда необходимо избежать гипогликемии;
пища, содержащая углеводы, должна быть легко доступна в течение и после физической активности.
Физические тренировки у пациентов с сахарным диабетом типа 2
Согласно современным исследованиям, возрастает важность долгосрочных программ физических нагрузок для пациентов с сахарным диабетом типа 2 [13, 23, 27, 29, 36, 42, 52, 54]. Специфические метаболические эффекты описаны ниже.
Гликемический контроль
Ряд исследований демонстрируют положительное влияние регулярной физической активности на метаболизм углеводов и чувствительность к инсулину [13, 23, 29, 36].
В частности, было проведено рандомизированное исследование, в котором приняли участие больные с диабетом типа 2, проживающие в сельской местности Коста-Рики [23]. Обследовано 75 взрослых пациентов (средний возраст 59 лет). Пациентов разделили на 2 группы. Больные 1-й группы получили базовые знания о диабете и дополнительно участвовали в аэробных физических нагрузках (в течение И нед 3 раза в неделю занимались ходьбой по 60 мин) и занятиях по питанию. Больные 2-й (контрольной) группы получили только базовые знания о диабете. В начале и конце исследования измеряли показатели гликированного гемоглобина А1С (НЬ А1с), глюкозы плазмы натощак, липидного обмена, АД и индекс массы тела. Выявлено достоверное улучшение показателей НЬ А1с и глюкозы плазмы натощак, а также снижение массы тела в 1-й группе по сравнению с контрольной. Таким образом, был сделан вывод о том, что гликемический контроль у пациентов с сахарным диабетом типа 2 может быть улучшен путем физических упражнений и изменения питания применительно к группам из одного сообщества, имеющим одинаковые базовые знания о диабете [23].
Было также выполнено рандомизированное исследование по влиянию силовых тренировок на гликемический контроль у пожилых пациентов с сахарным диабетом типа 2 [13]. В рандомизированное контролируемое исследование продолжительностью 16 нед с частотой силовых тренировок высокой интенсивности 3 раза в неделю были включены 62 пожилых латиноамериканца (40 женщин, 22 мужчины, возраст 66 ± 8 лет) с сахарным диабетом типа 2. Пациенты были разделены случайным образом на группу тренировок и контрольную группу. До и после исследования определяли следующие характеристики: гликемический контроль, проявления метаболического синдрома, состав тела и запасы мышечного гликогена. В группе тренировок было выявлено снижение уровня НЬ А1с, увеличение запасов гликогена и уменьшение дозы диабетических препаратов. В контрольной группе не выявлено изменений уровня НЬ А1С, и доза са- харпонижающих препаратов была увеличена. Кроме того, в группе, участвовавшей в тренировках, было зафиксировано снижение жировой массы и увеличение тощей массы тела и снижение систолического давления по сравнению с таковыми в кон- тролньой группе. Следовательно, силовые тренировки высокой интенсивности в качестве дополнения к стандартному лечению осуществимы и эффективны для улучшения гликемического контроля и некоторых проявлений, ассоциируемых с метаболическим синдромом, среди пожилых людей с сахарным диабетом типа 2 [13].
Также положительное влияние на уровень НЬ А,с оказывает круговой тип резистентных тренировок средней интенсивности [29] (тренировка заключается в выполнении пациентом упражнений на 6—10 тренажерах, которые расположены по «кругу» так, что необходимо бегать между ними, и таким образом достигается сочетание, как анаэробной, так и аэробной нагрузки [7]).
Целью другого исследования была оценка влияния квалифицированных консультаций в процессе физических упражнений на результаты физиологических и биохимических изменений в течение 6 мес у пациентов с диабетом типа 2 [36]. В исследовании принимали участие 70 до этого не активных лиц с сахарным диабетом типа 2. Всем больным предоставляли стандартную информацию о тренировках. Затем пациенты были рандомизированы на группу, получавшую в течение всего исследования консультации по тренировкам (н = 35), и группу, не получавшую их (« = 35). В группе пациентов, получающих постоянные консультации по тренировкам, показатели НЬ А1с, систолического давления и свертывающей системы крови (^фибриногена) были лучше, чем в группе, получившей только общие рекомендации по физической активности. Таким образом, квалифицированные консультации в течение тренировок увеличивают физическую активность, улучшают гликемический контроль и снижают факторы сердечно-сосудистого риска у пациентов с сахарным диабетом типа 2 [36].
Риск сердечно-сосудистых заболеваний
У пациентов с сахарным диабетом типа 2 синдром инсулинорезистентности является важным фактором риска преждевременного поражения коронарных артерий, особенно у лиц с сопутствующей гипертонией, гиперинсулинемией, центральным ожирением, гипертриглицеридемией, снижением уровня липопротеидов высокой плотности (ЛПВП), повышением содержания липопротеидов низкой плотности (ЛПНП) и свободных жирных кислот [1, 2]. Вероятно, положительное влияние физической активности на кардиоваскулярный риск связано с улучшением чувствительности к инсулину [52].
В ряде исследований показано, что регулярная физическая активность уменьшает уровень ЛПНП и увеличивает уровень ЛПВП [13, 29, 42]. Силовые тренировки улучшили показатели липидного обмена, снизили систолическое давление, уменьшили жировую массу и, таким образом, уменьшили сердечно-сосудистый риск в рандомизированном исследовании с участием латиноамериканцев [13]. Круговой тип силовых тренировок, сочетающий как анаэробную, так и аэробную нагрузку, приводит к достоверному снижению уровня общего холестерина, ЛПНП и триглицеридов [29]. На модели стрептозоцинового диабета у крыс было показано, что одиночное выполнение истощающих (максимальной интенсивности) упражнений уменьшает содержание триглицеридов [59].
Влияние продолжительных тренировок средней интенсивности на липиды крови неоднозначен. В рандомизированном исследовании физической нагрузки средней интенсивности не зафиксировано достоверного улучшения липидного профиля [23]. В другом исследовании в течение 3 мес регулярно проводили аэробные нагрузки средней интенсивности. В программах тренировок участвовали 16 человек с сахарным диабетом типа 2, контрольную группу составили 13 человек с сахарным диабетом типа 2 того же пола и возраста. У лиц, принимавших участие в аэробных тренировках, не отмечено достоверного снижения уровня общего холестерина, однако наблюдалось снижение содержания триглицеридов на 20% и увеличение уровня ЛПВП на 23%; кроме того, отмечалось снижение систолического и диастолического АД и жировой массы тела [42].
В другом исследовании отмечено, что в результате тренировок средней интенсивности наблюдается снижение уровня триглицеридов и повышение активности липопротеинлипазы [71]. В работе [61] высказано предположение о том, что достоверное увеличение окисления жиров после тренировок ассоциируется с вовлечением генов в регуляцию транспорта свободных жирных кислот через плазматическую мембрану и мембрану митохондрий.
Показано, что у больных сахарным диабетом типа 2 физические тренировки, могут воздействовать на ряд показателей, относящихся к коагуляции крови [51, 52, 54]. В нетренированном состоянии фибринолитическая активность у пациентов с диабетом снижена, уровни фибриногена в плазме и протромбиновое время увеличены [1, 2, 51]. Многие пациенты с сахарным диабетом типа 2 имеют измененную фибринолитическую активность, ассоциирующуюся с повышением уровня ингибитора активатора плазминогена 1 (PAI-1), что, естественно, приводит к ингибированию тканевого активатора плазминогена (t-PA) [2, 52]. Обследование мужчин с избыточной массой тела и характеристиками метаболического синдрома показало, что в ответ на аэробные нагрузки фибринолитическая активность, уровни t-PA и его естественного ингибитора PAI-1 значительно изменились как в скелетной мышце, так и в сыворотке [27]. Было высказано предположение, что физические тренировки непосредственно индуцируют фибринолитические гены и каскады фибринолиза как в мышце, так и в системной циркуляции. Таким образом, аэробные физические нагрузки приводят к изменениям в фибринолизе и сосудистом гомеостазе, возможно, защищающим от сердечно-сосудистых заболеваний [27].
Эндотелиальная дисфункция является важным звеном в патогенезе атеросклеротических осложнений [2]. Нарушение сбалансированной секреции эндотелием факторов гемостаза рассматривается как один из маркеров эндотелиальной дисфункции [2, 54].
Было проведено исследование по изучению влияния аэробных тренировок средней интенсивности (VO2 |пах 60—65%) на показатели гемостаза у пациентов с сахарным диабетом типов 1 и 2 [54]. В исследовании приняли участие 15 пациентов с сахарным диабетом типа 1 и 15 — с сахарным диабетом типа 2. Контрольную группу составили 23 здоровых человека соответствующего пола и возраста. Через 3 мес тренировок средней интенсивности повышенный до тренировок уровень тромбомодулина был нормализован у пациентов с сахарным диабетом как типа 1, так и типа 2. Через 3 мес тренировок наблюдалось уменьшение активированного частичного тромбопластинового времени и снижение содержания фактора VIII (Виллебранда) у пациентов с сахарным диабетом типа 2. Предполагается, что нормализация концентрации тромбомодулина плазмы у пациентов с сахарным диабетом типов 1 и 2 после физической тренировки может отражаться в улучшении эндотелиальной функции [54].
Предупреждение сахарного диабета типа 2
Известно, что физическая активность наряду с другой терапией может быть полезна для предотвращения или отдаления начала сахарного диабета типа 2 [18, 31, 49, 52, 62]. Существуют публикации, показывающие, что с изменением образа жизни (снижение массы тела, регулярная физическая нагрузка средней интенсивности) у лиц с нарушенной толерантностью к глюкозе развитие диабета может быть предотвращено или отдалено [18, 49, 62].
В недавно опубликованном исследовании были взяты под наблюдение 6898 финских мужчин и 7392 женщины в возрасте 35—64 лет без ишемической болезни сердца в анамнезе или явных проявлений диабета. Изучали влияние различных видов физической активности (профессиональной, соревновательной, на отдыхе) разной степени интенсивности (низкой, средней и высокой) на возникновение сахарного диабета типа 2. Исследование в течение 12 лет зафиксировало 373 случая сахарного диабета типа 2. Результаты исследования корректировали по ряду факторов, таких как возраст, пол, АД, курение, образование, занятие двумя различными типами физической активности (аэробной и анаэробной). Учитывая все многообразие факторов, соотношение риска развития сахарного диабета при физических нагрузках низкой, средней и высокой интенсивности составило 1,00, 0,67 и 0,61 соответственно (р = 0,001) [31]. Таким образом, физические нагрузки средней и высокой интенсивности соревновательные, а также на отдыхе независимо и значительно сокращают риск развития сахарного диабета типа 2 для общей популяции среднего возраста.
Практические рекомендации при наличии поздних сосудистых осложнений у пациентов с сахарным диабетом
До начала программы физических тренировок пациенты с диабетом должны пройти детальное медицинское обследование. Это обследование должно показать наличие макро- и микрососуди- стых осложнений, на которые могут негативно повлиять физические нагрузки. Идентификация потенциально опасных областей позволяет разработать индивидуальные рекомендации к тренировкам, позволяющие минимизировать риск для пациента [52].
Подробный анамнез и физические исследования должны фокусироваться на симптомах и признаках заболеваний, затрагивающих сердце, кровеносные сосуды, глаза, почки и нервную систему.
Высокий риск наличия сердечно-сосудистого заболевания базируется на следующих критериях [52]: возраст старше 35 лет; возраст старше 25 лет и сахарный диабет типа 2 длительностью более 10 лет или сахарный диабет типа 1 длительностью более 15 лет; существование дополнительных факторов риска для заболеваний коронарных артерий; наличие микроваскулярных осложнений (пролиферативная ретинопатия или нефропатия, включая микроальбуминурию); заболевание периферических сосудов; автономная нейропатия.
Выявление различных осложнений не обязательно полностью ограничивает физическую активность у пациентов с сахарным диабетом. Нередко необходимо выбрать оптимальный вид физических тренировок, не ухудшающих течение заболевания и оказывающих благотворное влияние. Практические рекомендации, приведенные ниже, большей частью взяты из рекомендаций Американской диабетической ассоциации [52].
При наличии у пациента непролиферативной диабетической ретинопатии рекомендуется избегать физической активности, значительно повышающей АД, т. е. анаэробных нагрузок с подъемом тяжестей и резкого повышения внутригрудного давления (эффект Вальсальвы). При более выраженных изменениях глазного дна и увеличении риска кровоизлияния больным следует избегать силовой активности, напряженных видов спорта, таких как бокс, тяжелый соревновательный спорт; кроме того, противопоказаны бег трусцой, высокоударная аэробика, ракеточные виды спорта, напряженная игра на духовых инструментах, другие нагрузки, связанные с резким повышением внутри- грудного давления. Однако благотворное влияние на метаболический контроль и сердечно-сосудистую систему могут оказать аэробные нагрузки: плавание, прогулки, низкоударная аэробика, велотренажер, длительные упражнения на выносливость.
Таблица 2. Тренировки для пациентов с диабетом со сниженной чувствительностью нижних конечностей
|
Противопоказанные тренировки |
Рекомендуемые тренировки |
|
Тредмил Длительные прогулки Бег трусцой Step-тренировки Тренировки, связанные с ношением тяжестей |
Плавание Велосипед Гребля Упражнения на стуле Упражнения для рук |
Другие упражнения без ношения тяжестей
Специфические рекомендации по физической активности для пациентов с нефропатией на стадии микроальбуминурии или с более тяжелыми стадиями нефропатии до сих пор не разработаны. Пациенты с нефропатией на стадии протеинурии или хронической почечной недостаточностью часто имеют сниженные возможности для физической активности, что приводит к самоограничению физических тренировок. Несмотря на наличие очевидной причины ограничить физическую активность нагрузками низкой и средней интенсивности, высокоинтенсивные или силовые нагрузки, вероятно, могут быть рекомендованы пациентам с диабетической нефропатией при условии внимательного мониторирования АД.
Пациентам с периферической нейропатией необходимо обращать внимание на снижение чувствительности нижних конечностей. Многократно повторяющиеся упражнения на ногах со сниженной чувствительностью могут привести к изъязвлению и трещинам. Табл. 2 иллюстрирует противопоказания и рекомендации по физической нагрузке у пациентов со сниженной чувствительностью стоп.
Наличие автономной нейропатии может ограничить способность пациента к физической активности и увеличить риск неблагоприятных сердечно-сосудистых осложнений в течение тренировки. Внезапная смерть и безболевая ишемия миокарда могут сопутствовать кардиоваскулярной форме автономной нейропатии при диабете. Такие пациенты должны быть обследованы особенно тщательно для оценки наличия и степени выраженности мак- роваскулярных поражений коронарных артерий. У пациентов с автономной нейропатией часто присутствует нестабильность АД (гипотония или гипертония после физической активности), особенно в начале программ тренировок. Поскольку эти пациенты могут иметь трудности с терморегуляцией, они должны знать о необходимости избегать физической активности в жаркой или холодной окружающей среде и заботиться об адекватной гидратации.
Суммируя вышесказанное, можно сделать заключение о том, что физическая активность в зависимости от продолжительности и интенсивности имеет принципиально различные механизмы энергообеспечения, метаболические ответы и гормональную регуляцию, что требует специальных терапевтических рекомендаций для разных видов физической нагрузки.
Тренировки стимулируют инсулиннезависимое поглощение глюкозы скелетной мышцей и усиливают действие инсулина в течение и после нагрузок.
У пациентов с сахарным диабетом типа 1 в связи со сложностями в регуляции уровня инсулина упражнения средней интенсивности при неадекватном контроле могут в равной мере усугубить имеющуюся гипергликемию или увеличить риск развития гипогликемии. Во время упражнений высокой интенсивности продукция глюкозы в несколько раз превышает потребление глюкозы тканями, в связи с чем стойкая гипергликемия после упражнений может быть купирована дополнительным введением аналогов инсулина очень короткого действия.
Физические нагрузки для пациентов с сахарным диабетом типа 2 как терапевтический инструмент наиболее оправданны, так как благотворно влияют на гликемический контроль, проявления метаболического синдрома и гемостаз. Силовые тренировки высокой интенсивности оказывают, возможно, даже более благотворное влияние на липидный профиль, чем продолжительные тренировки умеренной интенсивности.
Физическая активность может быть полезна для предотвращения или отдаления начала сахарного диабета типа 2, как у лиц с уже имеющейся нарушенной толерантностью к глюкозе, так и в целом в популяции. Вероятность возникновения сахарного диабета ниже при нагрузках более высокой интенсивности.
До начала программы физических тренировок пациенты с диабетом должны пройти детальное медицинское обследование. Пациенты с наличием осложнений нуждаются в индивидуальных рекомендациях по выбору безопасного для них вида физической активности.
1. Балаболкин М.И. // Диабетология. — М., 2000. — С. 493-502.
2. Дедов И.И., Шестакова М.В. // Сахарный диабет. — М., 2003. — С. 157; 209-222.
3. Епифанов В.А. Лечебная физическая культура. — М., 2001. -С. 238-240.
4. Макарова Г.А. Практическое руководство для спортивных врачей. — Ростов-н/Д, 2002. — С. 181-186.
5. Мохан Р., Глессон М., Гринхафф П.Л. Биохимия мышеч-ной деятельности и физической тренировки. — Киев, 2001.
6. Обучение больных сахарным диабетом / Дедов И.И., Ан-циферов М.Б., Галстян Г.Р. и др. — М., 1999. — С. 113-115.
7. Уилмор Дж.X., Костил Д.Л. Физиология спорта. — Киев, 2001.
8. Шмидт Р., Тевс Г. Физиология человека. — М., 1996. — С. 69-87.
9. Bergeron R., Russell R.R., Young L.H. et al. // Am. J. Physiol. — 1999. — Vol.276. — P. 938-944.
10. Bradley S.J., Kingwell B.A., McConell G.K. // Diabetes. — 1999. — Vol.48. — P. 1815-1821.
11. Broadstone V.L., Pfeifer M.A., Bajaj V. et al. // Diabetes. — 1987. — Vol.36. — P. 932-937.
12. Calles J., Cunningham J.J., Nelson L. et al. // Diabetes. — 1983. — Vol.32. — P. 734-738.
13. Castaneda C., Layne J.E., Munoz-Orians L. et al. // Diabetes Care. — 2002. — Vol.25. — P. 2335-2341.
14. Chibalin A.V., Yu M., Ryder J.W. et al. // Proc. Natl. Acad. Sci. USA. — 2000. — Vol.97. — P. 38-43.
15. Clark M.G., Wallis M. ., Barrett E.J. et al. // Am. J. Physiol. — 2003. — Vol.284. — P. 241-258.
16. Cleland P.J., Appleby G.J., Rattican S., Clark M.G. // J. Biol. Chem. — 1989. — Vol.264. — P. 17704-17711.
17. Coderre L, Kandror K.V., Vallega G., Pilch P.F. // J. Biol. Chem. — 1995. — Vol.270. — P. 27584-27588.
18. Diabetes Prevention Program Research Group // N. Engl. J. Med. — 2002. — Vol.346. — P. 393-403.
19. Douen A.G., Ramlal Т., Klip A. et al. // Endocrinology. — 1989. — Vol.124. — P. 449-454.
20. Duncan G.E., Perri M.G., Douglas Theriaque W. et al. // Dia-betes Care. — 2003. — Vol.26. — P. 557-562.
21. Evans A.A., Khan S., Smith M.E. // Endocrinology. — 1997. — Vol. 155. — P. 387-392.
22. Fryer L. G., Hajduch E., Rencurel F. et al. // Diabetes. — 2000. — Vol.49. — P. 1978-1985.
23. Goldhaber-Fiebert J.D., Goldhaber-Fiebert S.N., Tristan M.L., Nathan D.M. // Diabetes Care. — 2003. — Vol.26. — P. 24-29.
24. Han D. ., Hansen P. A., Nolte L.A., Holloszy J. // Diabetes. -1998. — Vol.47. — P. 1671-1675.
25. Hayashi Т., Hirshman M.F., Fujii N. et al. // Diabetes. — 2000. — Vol.49. — P. 527-531.
26. Hirsch I.В., Marker J.C., Smith L.J. et al. // Am. J. Physiol. -1991. — Vol.260. — P. 695-704.
27. Hittel D.S., Kraus W.E., Hoffman E.P. // J. Physiology. — 2003. — Vol.548. — P. 401-410.
28. Hollozy J., Naranahara H. // J. Gen. Physiol. — 1967. — Vol. 50. — P. 551-562.
29. Honcola A., Forsen Т., Ericson J. // Acta Diabetol. — 1997. — Vol.34. — P. 245-248.
30. Howlet K.F., Sakamoto K., Hirshman M.F. et al. // Diabetes. — 2002. — Vol.51. — P. 479-483.
31. Ни G., Qiao Q., Silventoinen K. et al. // Diabetologia. — 2003. — Vol.46. — P. 322-329.
32. Ihlemann J., Galbo H., Ploug T. // Acta Physiol. Scand. -1999. — Vol.167. — P. 69-75.
33. Issekutz В., Vranic M. // Am. J. Physiol. — 1980. — Vol. 238. — P. 13-20.
34. Jorgen F.P., Wojtaszeweski et al. // Am. J. Physiol. — 2003. — Vol.284. — P. 813-822.
35. Kawamori R., Vranic M. // J. Clin. Invest. — 1977. — Vol.59. — P. 331-337.
36. Kirk A., Mutrie N., Mac Intyre P., Fisher M. // Diabetes Care. — 2003. — Vol.26. — P. 1186-1192.
37. Kishi K., Muromoto N., Nakaya Y. et al. // Diabetes. — 1998. — Vol.47. — P. 550-558.
38. Kjaer M., Farrell P.A., Christensen N.J., Galbo H. // J. Appl. Physiol. — 1986. — Vol.61. — P. 1693-1700.
39. Kjaer M., Engfred K., Fernandez A., Galbo H. // Am. J. Physi-ol. — 1993. — Vol.265. — P. 275-283.
40. Koivisto V.A., Yki-Jarvinen H. // J. Appl. Physiol. — 1987. — Vol.63. — P. 1319-1323.
41. Kreisman S., Mew N.A.H., Halter J.B. et al. // J. Clin. En-docrinol. Metab. — 2001. — Vol.86. — P. 2118-2124.
42. Lehmann R., Vokac A., Niedermann K. et al. // Diabetologia. — 1995. — Vol.38. — P. 1313-1319.
43. Maclean D. A., Bangsbo J., Saltin B. // J. Appl. Physiol. — 1999. — Vol.87. — P. 1483-1490.
44. Marliss E.В., Simantirakis E., Miles P.D.G. et al. // J. Appl. Physiol. — 1991. — Vol.71. — P. 924-933.
45. Marliss E.В., Simantirakis E., Miles P.D.G. et al. // J. Clin. Invest. — 1992. — Vol.15. — P. 406-419.
46. Marliss E.В., Vranic M. // Diabetes. — 2002. — Vol.51. — P. 271-283.
47. Moates J.M., Lacy D.В., Goldstein R.E. et al. // Am. J. Physiol. — 1988. — Vol.255. — P. 428-436.
48. Nuutilla P., Peltoniemi P., Oikonen V. et al. // Diabetes. — 2000. — Vol.49. — P. 1084-1091.
49. Pan X.R., Li G.W., Ни Y.H. et al. // Diabetes Care. — 1997. — Vol.20. — P. 537-544.
50. Peirce N.S. // Br. J. Sports Med. — 1999. — Vol.33. — P. 161-173.
51. Porte D., Sherwin Jr., Robert S. // Diabetes Mellitus. — Lon-don, 1996. — P. 653-687.
52. Position Statement American Diabetes Association // Diabe-tes Care. — 2003. — Vol.26. — P. 73-77.
53. Richter E.A., Derave W., Wojtaszewski Jorgen F.P. // J. Physi-ology. — 2001. — Vol.535. — P. 313-322.
54. Rigla M., Fontcuberta J., Mateo J. et al. // Diabetologia. — 2001. — Vol.44. — P. 693-699.
55. Robertson R.P., Halter J.В., Porte D.J. // J. Clin. Invest. — 1976. — Vol.57. — P. 791-795.
56. Sherman L.A., Hirshman M.F., Cormont M. et al. // Endo-crinology. — 1996. — Vol.137. — P. 266-273.
57. Sigal R.J., Fisher S., Halter J. B. et al. // Diabetes. — 1996. — Vol.45. — P. 148-156.
58. Stick V., De Glisezinski I., Berlan M. et al. // J. Appl. Physiol. — 2000. — Vol.88. — P. 1277-1283.
59. Straczkowski M., Kowalska I., Gorski J., Kinalska I. // Acta Diabetol. — 2000. — Vol.37. — P. 47-53.
60. Tanner C.J., Koves T.R., Cortright R.L. et al. // Am. J. Phys-iol. — 2002. — Vol.282. — P. 147-153.
61. Tunstall R.J., Mehan K.A., Wadley G.D. et al. // Am. J. Physiol. — 2002. — Vol.283. — P. 66-72.
62. Tuomilehto J., Lindstrom J., Eriksson J.G. et al. // N. Engl. J. Med. — 2001. — Vol.344. — P. 1343-1350.
63. Vergauwen L., Hespel P., Richter E.A. // 1. Clin. Invest. — 1994. — Vol.93. — P. 974-981.
64. Vranic M., Kawamori R., Рек S. et al. // J. Clin. Invest. — 1976. — Vol.57. — P. 245-255.
65. Wahrenberg H., Engfeldt P., Bolinder J., Amer P. // Am. J. Physiol. — 1987. — Vol.253. — P. 383-390.
66. Wasserman D.H., Lickley H.L.A., Vranic M. // J. Clin. In-vest. — 1984. — Vol.74. — P. 1404-1413.
67. Wasserman D.H., Lacy D.В., Goldstein R.E. et al. // Diabetes. — 1989. — Vol.38. — P. 484-490.
68. Wasserman D.H., Spalding J.A., Bracy D. et al. // Diabetes. — 1989. — Vol.38. — P. 799-807.
69. Wasserman D.H., Spalding J.S., Lacy D.B. et al. // Am. J. Physiol. — 1989. — Vol.257. — P. 108-117.
70. Wasserman D.H., Williams P.E., Lacy D.B. et al. // J. Physiol. — 1989. — Vol.256. — P. 500-509.
71. Zhang J.Q., Smith В., Langdon M.M. et al. // Am. J. Physiol. — 2002. — Vol.283. — P. 267-274.
Глюкоза — источник питания клеток человеческого тела. Однако сама по себе она усваиваться не может. В этом ей помогает инсулин, вырабатываемый поджелудочной железой. Если уровень сахара в крови повышается, значит, до клеток он не добрался.
Обычно причиной такого состояния выступает сахарный диабет. Это заболевание характеризуется комплексом метаболических нарушений, но оно развивается не мгновенно. Долгие годы организм может страдать от нарушения регуляции гликемии. Если такое состояние своевременно взять под контроль, есть шанс предотвратить диабет.
Мы выясним, почему повышается сахар в крови человека, по каким признакам распознать гипергликемию, что делать, чтобы нормализовать ситуацию.
Ранние признаки повышенного сахара в крови
Гипергликемия (высокий сахар) не бывает бессимптомной. Организм своевременно сигнализирует о недостатке клеточного питания. Даже если до энергетического голодания не дошло, он подскажет, что уровень глюкозы отклоняется от нормы:
- повышенной жаждой и сухостью во рту;
- неконтролируемым голодом;
- нехарактерной сухостью кожных покровов;
- усиленным потоотделением;
- хронической усталостью;
- нарушением сна (бессонницей ночью и сонливостью днем);
- головной болью;
- судорогами в икроножных мышцах;
- стремительной потерей веса.
Есть версия, будто отложение жира в области живота указывает на повышенную концентрацию глюкозы. На самом деле, связь здесь обратная — это причина, а не симптом. Висцеральный жир давит на поджелудочную железу, препятствуя стабильной выработке инсулина. В условиях его дефицита повышается уровень сахара в крови.
Причины, приводящие к повышенному сахару в крови
Основные причины гипергликемии — нехватка инсулина для транспортировки глюкозы к клеткам или резистентность (невосприимчивость) к нему. В первом случае речь идет о дисфункции поджелудочной железы.
К инсулинорезистентности могут привести физиологические и патологические причины. Под последними понимаются заболевания, приводящие к нарушению обмена глюкозы:
- дисфункция печени;
- нарушение работы эндокринных желез;
- нейрогенные расстройства.
К физиологическим относят переедание (вредны в этом плане простые углеводы) и внезапные физические нагрузки. Они вызывают резкий выброс гормонов, которые активизируют биологический процесс образования глюкозы, из-за чего ее становится больше, чем требуется.
Причины у мужчин и женщин мало отличаются. Разве что у последних есть дополнительный фактор риска — синдром поликистозных яичников.
Виды сахарного диабета
Сахарный диабет первого типа характеризуется инсулиновой недостаточностью. Поджелудочная железа не вырабатывает этот гормон в достаточном количестве. Его не хватает, чтобы транспортировать всю поступающую глюкозу, поэтому она задерживается в крови.
У диабетиков второго типа часто обнаруживается высокий инсулин, но свою функцию он при этом не выполняет. Клетки к нему нечувствительны, поэтому сахар ими не усваивается.
Диабет первого типа диагностируется в раннем возрасте, тогда как признаки второго появляются обычно после 35-45 лет. Этому способствуют:
- наследственность;
- синдром поликистозных яичников (у женщин);
- избыточная масса тела;
- гипертония.
Предрасположенность к СД второго типа выявляется за годы до постановки диагноза. Если человек сдает анализы, высокий уровень сахара отмечается только после нагрузки глюкозой. Поэтому исследование, проводимое натощак, в этом случае необъективно.
Симптомы диабета, диагностика
Главный признак этого заболевания — высокий уровень глюкозы в крови. Он проявляется вышеописанными симптомами, но при диабете первого типа они более выраженные. Второй тип диагностируется, когда человек обращается к врачу уже с жалобами на осложнения.
Диагностические критерии оцениваются по стандартному анализу натощак и пероральному тесту на толерантность к глюкозе:
|
Анализ натощак (ммоль/л) |
ПТТГ (ммоль/л) |
|
|
Норма |
до 5,6 |
до 7,8 |
|
Нарушение регуляции |
от 5,6 до 6,9 |
от 7,8 от 11,0 |
|
Сахарный диабет |
более 7,0 |
более 11,1 |
Уровень сахара 33,3 ммоль/л считается критическим: в этом случае наступает гиперосмолярная диабетическая кома. Для каждого пятого пациента она заканчивается летальным исходом.
Лечение сахарного диабета
Полностью вылечить это заболевание невозможно. Терапия дает возможность ослабить симптомы и не допустить возникновения угрозы жизни. При сахарном диабете первого типа основой лечения выступают препараты инсулина. Несвоевременное их получение часто становится причиной смерти.
Для борьбы с СД второго типа используются лекарства, снижающие уровень глюкозы. Применять их нужно аккуратно, ведь гипогликемия не менее опасна. Она чревата нарушением функций центральной нервной системы.
При диабете второго типа важно скорректировать образ жизни:
- снизить массу тела (по возможности);
- придерживаться диеты (отказаться от простых углеводов, ограничить потребление насыщенных жиров);
- отказаться от вредных привычек;
- обеспечить физические нагрузки.
Для больного важен гидробаланс. Следует выпивать достаточное количество воды и исключить из рациона соль. Это поможет стабилизировать артериальное давление, которое у диабетиков часто повышено.
Что делать, если падает сахар?
При диабете низкий уровень сахара наблюдается только в случае передозировки медикаментами. Такое бывает, если больной с первым типом принял слишком много инсулина, а со вторым — гипогликемических средств.
В целом такое состояние с диабетом не связано. Оно развивается из-за:
- голодания;
- физических нагрузок;
- расстройств пищеварительной системы;
- эндокринных заболеваний.
У человека учащается сердцебиение, снижается давление, начинается тремор. Он становится раздражительным, обильно потеет, сознание его путается. Устранить гипогликемию можно, выявив ее причину. Больному нужно съедать что-нибудь из быстрых углеводов — по 15 грамм каждые 15 минут до полного купирования.
Профилактика
Сахарный диабет первого типа профилактике не поддается. Эндокринологи отмечают возможность достижения ремиссии на ранних стадиях за счет кортикостероидов и других препаратов. Однако прием их не всегда оправдан. В целом для предотвращения заболевания ничего сделать нельзя.
Диабета второго типа можно избежать, контролируя основные факторы риска. Для этого необходимо:
- придерживаться правильного питания;
- вести подвижный образ жизни;
- следить за гормональным фоном;
- контролировать вес.
При этом никто не даст 100% гарантии, что человек не заболеет. Большое значение имеет генетический фактор. Если среди близких родственников есть диабетики, риск возрастает. Тем не менее, правильный образ жизни облегчает течение заболевания и предотвращает осложнения, опасные для жизни.
Дается определение одного из анаэробных путей ресинтеза АТФ в мышечных волокнах – гликолиза. Описаны количественные критерии гликолиза в мышечных волокнах : максимальная мощность, время развертывания, время работы с максимальной мощностью. Дается характеристика ключевым ферментам гликолиза, протекающего в мышечных волокнах: фосфорилазе и фосфофруктокиназе.
Гликолиз в мышечных волокнах
Определение
Под гликолизом понимается процесс окисления глюкозы, при котором из одной молекулы глюкозы образуются две молекулы пировиноградной кислоты (Н.И.Волков с соавт. 2000).
Однако, как указывает С.С. Михайлов (2009) основной углевод мышечных волокон — гликоген. Свободная глюкоза в саркоплазме содержится в очень малой концентрации — имеются лишь ее следы. Поэтому в мышечных волокнах гликолиз протекает в виде распада гликогена. А.Дж. Мак-Комас (2001) по этому поводу пишет так: «Хотя мышечные волокна способны окислять глюкозу, поступающую из кровотока через интерстициальную жидкость, во время сокращений основное количество окисляемой глюкозы обеспечивается гидролизом гликогена«. С. 231.
Гликолиз, протекающий в мышечных волокнах (гликолитический ресинтез АТФ, лактатный ресинтез АТФ) – анаэробный распад гликогена мышц до молочной кислоты (лактата).
Источником энергии, необходимой для ресинтеза АТФ является мышечный гликоген, который находится в саркоплазме мышечных волокон. Концентрация гликогена в саркоплазме составляет 0,5-2% от массы мышцы (С.С. Михайлов, 2009). Также может быть использована глюкоза, поступающая из крови (Н.И. Волков с соавт., 2000), рис.1.
Гликолиз – основной механизм энергообеспечения при работе субмаксимальной мощности длительностью 2-3 мин. Поэтому видами спорта, в которых гликолиз является основным механизмом обеспечения являются: бег на 800 – 1500 м; бег на коньках на 1500 м; плавание на 200 м и др.
Ключевыми ферментами гликолиза являются: фосфорилаза и фосфофруктокиназа. Эти ферменты регулируют скорость протекания гликолиза.
Количественные критерии гликолиза в мышечных волокнах
Максимальная мощность
Максимальная мощность гликолиза составляет 750-850 кал/мин кг. Этот показатель в два раза превышает мощность тканевого дыхания. Высокие значения максимальной мощности объясняются большим количеством гликогена, содержащегося в мышечных волокнах, наличием механизмов активации ключевых ферментов гликолиза, благодаря которым скорость гликолиза возрастает в 2000 раз, отсутствием потребности в кислороде.
Время развертывания гликолиза
Время развертывания гликолиза составляет 20-30 с. Достаточно небольшое время развертывания гликолиза объясняется тем, что все участники этой реакции, а именно гликоген и ключевые ферменты находятся в саркоплазме. Кроме того, ключевой фермент гликолиза – фосфорилаза, активируется стрессовым гормоном адреналином, который выделяется в кровь непосредственно перед началом физической нагрузки. Также фермент фосфорилаза активируется ионами кальция, концентрация которых в саркоплазме повышается более чем в 1000 раз при развитии потенциала действия.
Время работы с максимальной мощностью
Время работы с максимальной мощностью гликолиза составляет всего 2-3 минуты. Это связано с тем, что, во-первых, гликолиз протекает с высокой скоростью, что приводит к быстрому исчерпанию гликогена мышц. Во-вторых, в процессе гликолиза в саркоплазме повышается концентрация молочной кислоты, которая быстро диссоциирует. В результате в мышечных волокнах накапливается лактат и протоны водорода. В-третьих, в настоящее время установлено, что основным поставщиком протонов водорода является гидролиз АТФ , а не гликолиз, как думали раньше. Эта реакция при работе субмаксимальной мощности протекает очень активно. Накопление протонов водорода в результате гидролиза АТФ и гликолиза вызывает сдвиг рН саркоплазмы в кислую сторону и снижает активность ключевых ферментов гликолиза. При значении рН саркоплазмы равном 6,4 расщепление гликогена прекращается. Это вызывает резкое снижение уровня АТФ и развитие утомления (Н.И. Волков с соавт., 2000).
В покое до физической нагрузки концентрация лактата в крови составляет 1-2 ммоль/л. После физической нагрузки субмаксимальной мощности концентрация лактата в крови резко возрастает и может достигать 18-20 ммоль/л.
Если физическая активность продолжается более 20 минут, запасы гликогена в мышечных волокнах истощаются. Основным источником АТФ в мышцах становится окисление жирных кислот в митохондриях мышечных волокон. Именно по этой причине считается, что для профилактики борьбы с ожирением нужны длительные циклические нагрузки аэробного характера.
Экономичность гликолиза
Гликолиз характеризуется низкой экономичностью. Распад до молочной кислоты одного остатка глюкозы дает только три молекулы АТФ, в то время как при аэробном окислении гликогена до воды и углекислого газа образуется 39 молекул АТФ в расчете на один остаток глюкозы.
Следует отметить, что гликолиз активно протекает в мышечных волокнах IIА и IIB типа.
Литература
- Мак-Комас, А. Дж. Скелетные мышцы.- Киев: Олимпийская литература, 2001.- 407 с.
- Михайлов, С. С. Спортивная биохимия. – М.: Советский спорт, 2009.– 348 с.
- Самсонова, А. В. Гипертрофия скелетных мышц человека: Учеб. пособие. 5-е изд. /А.В. Самсонова. – СПб: Кинетика, 2018.– 159 с.
- Самсонова, А. В. Гормоны и гипертрофия скелетных мышц человека: Учеб. пособие. – СПб: Кинетика, 2019.– 204 c.: ил.
- Уилмор Дж., Костилл Д. Л. Физиология спорта и двигательной активности.- Киев: Олимпийская литература, 1997.- 504 с.
С уважением, А.В. Самсонова
Похожие записи:
Сила тяжести
Дано определение силы тяжести. Показано, что сила тяжести является частным случаем силы гравитации. Описаны факторы, определяющие силу тяжести:…
Сила
Дано определение силы в механике. Описаны факторы, определяющие действие на тело силы: направление, точка приложения и численное значение.
Звенья тела человека как рычаги
Дано описание опорно-двигательного аппарата (ОДА) человека как системы рычагов. Приведен пример расчета силы двуглавой мышцы плеча…
Метаболический стресс. Накопление лактата в мышцах
Описан механизм влияния метаболического стресса (накопления лактата) на гипертрофию мышечных волокон. Показано, что накопление лактата приводит к…
Механическое повреждение мышечных волокон
Описаны механизмы механического повреждения мышечных волокон при силовой тренировке, приводящие к гипертрофии скелетных мышц. Показано, что…
Механическое напряжение (механотрансдукция) в скелетных мышцах
Описаны процессы передачи механического напряжения в скелетных мышцах. Показано, что механическое напряжение, возникающее вследствие сокращения скелетных…